Afdelingen & Specialismen
Belangrijke informatie over uw afspraakHet ziekenhuis van Alrijne heeft meerdere locaties. Kijk voor uw afspraak goed naar:
|
In deze folder staat algemene informatie en advies over achalasie. Ook staat er informatie over het oprekken van de sluitspier van de slokdarm. Wij raden u aan deze informatie goed te lezen. Het onderzoek kan bij u iets anders gaan dan hoe het in deze folder staat. De MDL-arts of verpleegkundige bespreekt dit dan met u.
In het kort
- Achalasie is een zeldzame ziekte van de slokdarm.
- De sluitspier tussen de maag en de slokdarm gaat niet goed open en de slokdarm trekt niet goed samen.
- Eten en vloeistoffen zakken niet goed door naar de maag en stapelen op in de slokdarm.
- Tijdens de behandeling wordt de onderste sluitspier van uw slokdarm opgerekt.
- U moet een voorbereiding doen voor de behandeling.
- Meestal mag u dezelfde dag naar huis.
Wat is Achalasie?
Achalasie is een zeldzame ziekte van de slokdarm. De slokdarm is een lange buis die zorgt dat het eten vanuit de mond in de maag terecht komt. Beschadiging van de zenuwen veroorzaakt achalasie. De beschadiging is meestal aan de onderkant van de slokdarm. Hierdoor gaat de sluitspier tussen de slokdarm en de maag niet goed open. Het eten en drinken zakken dan niet goed door naar de maag. De slokdarm trekt niet goed meer samen. Dit zorgt ervoor dat eten blijft hangen en dat het eten, zowel vast als vloeibaar, zich opstapelt in de slokdarm. De oorzaak van de ziekte is onbekend.Waar kunt u last van hebben:
- Gevoel dat het eten en drinken blijft hangen achter het borstbeen en niet doorzakt.
- Onverteerd eten en/of drinken komt terug in de mond.
- Krampen achter het borstbeen.
Behandeling
Een behandeling van achalasie bestaat uit het ontspannen of oprekken van de onderste sluitspier van de slokdarm. We doen dit:- Zodat het eten makkelijker naar de maag zakt.
- Om de kans op problemen op langere termijn kleiner te maken.
Problemen die kunnen ontstaan zijn: - een uitgezette/verwijde slokdarm;
- een uitgerekte wand van de slokdarm;
- een longontsteking door eten of vocht dat in de luchtpijp terecht kan komen.
Oprekking van de onderste sluitspier is voor u nu de meest geschikte behandeling. In deze folder geven we hierover informatie.
Oprekking van de onderste sluitspier (=pneumodilatatie)
Dit is de meest gebruikte behandeling voor achalasie. De onderste sluitspier van de slokdarm wordt opgerekt. Hiervoor wordt een flexibele slang via uw mond in uw slokdarm gebracht (=gastroscopie). Dan plaatsen we een ballonnetje onder in uw slokdarm, die wordt opgeblazen. De sluitspier wordt zo oprekt. Deze behandeling krijgt u meestal vaker dan 1 keer. Het ballonnetje wordt steeds iets verder opgeblazen.
In de tekening hieronder ziet u hoe de behandeling wordt uitgevoerd.
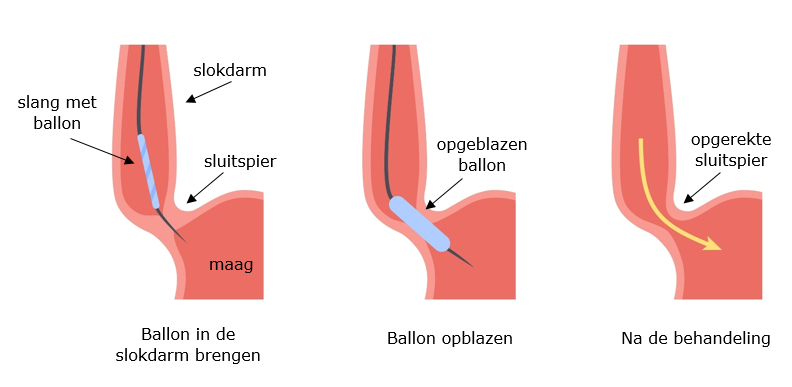
Voorbereiding voor de behandeling
Geef ons voor de behandeling door of u:- Allergisch bent voor bepaalde medicijnen
- Allergisch bent voor verdoving
- Zwanger bent
- Bloedverdunners (antistolling) gebruikt
Voor de behandeling moet u een dieet volgen:
2 dagen voor de behandeling:
Vloeibare voeding: u mag alles drinken. Eet alleen vloeibaar zoals: pap, soep zonder ballen, vla.
1 dag voor de behandeling:
Helder vloeibaar drinken: thee, koffie, limonade, water en alles waar je doorheen kunt kijken. U mag niks eten.
Dag van de behandeling:
- Als de behandeling in de ochtend is, vóór 13.00 uur:
Dan mag u de ochtend van het onderzoek vanaf 06.00 uur niets meer eten en drinken. - Als de behandeling in de middag is, na 13.00 uur:
Dan mag u tot 11.00 uur nog wat water drinken, daarna mag u niets meer eten en drinken.
Tijdens de behandeling kunnen scheurtjes in de slokdarm ontstaan. U moet daarom voor de behandeling stoppen met het bloedverdunnende medicijn (antistolling).
- Gebruikt u bloedverdunnende medicijnen die u via de trombosedienst krijgt, zoals Marcoumar (fenprocoumon) en Sintrom (acenocoumarol)?
Dan hoort u van de trombosedienst wanneer u hiermee moet stoppen. - Gebruikt u een ander bloedverdunnend medicijn, bijvoorbeeld Dabigatran (Pradaxa®), Rivaroxaban (Xarelto®), Apixaban (Eliquis®) en Edoxaban (Lixiana®)?
Hier moet u 48 uur of 72 uur voor de behandeling mee stoppen. U hoort dat van uw arts of van de verpleegkundig specialist. - Andere medicijnen, zoals Ascal of acetylsalicylzuur hoeven meestal niet gestopt te worden.
Behalve als de arts of verpleegkundig specialist dit vertelt.
Overige medicijnen
U kunt uw overige medicijnen gewoon blijven innemen, behalve als iets anders is afgesproken. Heeft u pijn? Gebruik dan paracetamol.
Gebruikt u andere medicijnen dan toen u een afspraak had in het ziekenhuis? Geef dit vóór uw behandeling aan ons door. Onderaan deze folder staat hoe u ons kunt bereiken.
De dag van de behandeling
Voorbereidingen door uzelf- Draagt u een bril? Neem dan een brillenkoker mee naar de behandelkamer.
- Gebruikt u een gehoorapparaat? Neem dan een doosje mee naar de behandelkamer om het gehoorapparaat in te bewaren.
- Heeft u een kunstgebit? Neem dan een gebitbakje mee naar de behandelkamer om het gebit in te bewaren.
- Heeft u een piercing in uw tong? Neem dan een gebitbakje mee naar de behandelkamer om de piercing in te bewaren.
- U krijgt een lichte verdoving met slaapmiddel en pijnstilling (roesje), hiervoor wordt een infuusnaaldje in uw arm geplaatst. Dit gebeurt op de voorbereidingskamer.
- U krijgt een drankje te drinken. Dit drankje zorgt ervoor dat uw maagsap niet gaat schuimen.
- U krijgt een 'bijtring' in de mond om uw gebit/kaak en de endoscoop te beschermen.
- U krijgt een knijpertje op één van uw vingers. Hiermee controleren we tijdens het onderzoek uw hartslag en ademhaling.
De behandeling
De behandeling kan spannend voor u zijn. Dat begrijpen we. We doen ons best om de behandeling zo prettig mogelijk voor u te laten gaan.
De lichte verdoving zorgt ervoor dat u minder en soms zelfs niets van de behandeling merkt. U wordt niet in een diepe slaap gebracht (narcose). De arts brengt de soepele slang (endoscoop) via de keel in uw slokdarm.
Het inbrengen van de endoscoop kan een vreemd gevoel geven. Misschien moet u kokhalzen of krijgt u een benauwd gevoel. Probeer zo veel mogelijk te ontspannen en let op uw ademhaling. Dan verloopt de behandeling meestal het prettigst. De endoscopieverpleegkundige helpt u hierbij.
Tijdens de behandeling wordt lucht via de endoscoop ingeblazen. U moet daar misschien van boeren. Een ballonnetje wordt aan het einde van de slokdarm opgeblazen. Dit kan even een vervelend drukkend gevoel geven.
Duur van de behandeling
De behandeling duurt ongeveer 30 minuten.
Na de behandeling
- U kunt zich wat suf of slaperig voelen door de verdoving. Na de behandeling gaat u daarom naar de uitslaapkamer. U moet hier ongeveer 1 uur uitslapen.
Wij houden het graag rustig op deze kamer. Dit betekent dat begeleiding niet bij u op de kamer mag zijn tijdens het uitslapen. Na de uitslaaptijd kunt u misschien meteen naar huis, maar het kan ook zijn dat u 1 nacht moet blijven voor controle. Dit ligt aan hoe de behandeling is gegaan. - Als u dezelfde dag naar huis mag, moet er iemand met u mee. U mag niet zelf autorijden of fietsen. Gaat u met een taxi? Dan is het fijn als uw begeleider bij u in de taxi zit.
- Heeft u het medicijn Dormicum of Fentanyl gekregen? Dan mag u de eerste 24 uur niet autorijden, fietsen of machines bedienen. Dit komt omdat u minder snel kunt reageren.
- Heeft u het medicijn Diazepam (Valium) gekregen? Dan mag u 3 dagen niet autorijden, fietsen of machines bedienen. Dit komt omdat u minder snel kunt reageren.
Overleg met uw MDL-arts wanneer u weer bloedverdunners kunt gebruiken of pijnstillers met een bloedverdunnende werking, zoals aspirine.
Als u bloedverdunners gebruikt via de trombosedienst, spreekt de trombosedienst met u af wanneer u de bloedverdunners weer moet gebruiken.
Wanneer mag u wat eten en drinken?
- U mag tot 1 uur na de behandeling niet eten of drinken.
- Als u na dat uur geen klachten heeft, kunt u beginnen met water drinken.
- Als u 2 uur na de behandeling geen klachten heeft, kunt u heldere, vloeibare dranken zoals bouillon of thee nemen.
- Als dit goed en pijnloos gaat, mag u daarna dik vloeibaar eten, zoals vla of pudding.
- 24 uur na het onderzoek mag u weer normaal eten.
- Uw keel kan pijnlijk zijn, vooral als u moet hoesten.
- U kunt een opgeblazen gevoel hebben. Dat komt door de lucht die tijdens de behandeling in de maag is geblazen. Opboeren of winden laten helpt om het opgeblazen gevoel kwijt te raken.
- Een pijnlijke slokdarm, door het oprekken van de onderste sluitspier van uw slokdarm.
- Brandend maagzuur, omdat de spier tussen uw slokdarm en maag minder samenknijpt.
Wat zijn de risico's aan de behandeling?
Er zijn risico's aan deze behandeling. Minder dan 4 van de 100 patiënten krijgt hiermee te maken.De risico's zijn:
- een scheur door de wand van de slokdarm (=perforatie)
- een bloeding van de slokdarm
- tijdens de behandeling kan eten dat nog in de slokdarm zit in de luchtpijp komen (=aspiratie). Dit kan gaan ontsteken.
Wanneer bellen met het ziekenhuis?
Bel met Alrijne als u na de behandeling last heeft van:- Zwarte en dunne poep
- Bloed overgeven
- Pijn die lang blijft of erger wordt, hoog in de buik, op de borst of bij doorzuchten
- Koorts met of zonder koude rillingen
Als u niet naar de afspraak kunt komen
Bel zo snel mogelijk en op zijn laatst 24 uur voor de afspraak met de polikliniek MDL als u door ziekte of een andere reden niet naar de afspraak kunt komen. We maken dan een nieuwe afspraak voor u. Als u later afbelt of niet komt zonder af te bellen, sturen we u een rekening voor de tijd die voor u gepland staat.Vragen
Deze folder is ondersteuning van de informatie die u tijdens uw afspraak in het ziekenhuis heeft gekregen. Heeft u na het lezen van deze folder nog vragen? Bel dan uw huisarts, specialist of endoscopieverpleegkundige.Hoe zijn wij te bereiken?
- Doordeweeks tussen 08.30 en 12.00 uur - 13.30 en 15.30 uur belt u naar de polikliniek MDL: 071 582 8012
- Heeft u opeens erge klachten en kunt u niet wachten? Bel dan tijdens onze lunchpauze (tussen 12.00 en 13.30 uur) naar de polikliniek MDL: 071 582 9812
- Buiten kantooruren (tussen 15.30 en 08.00 of het weekend) belt u naar de Spoedeisende hulp: 071 582 8905
Tot slot
Wat neemt u mee?- uw (geldige) identiteitsbewijs (paspoort, ID-kaart, rijbewijs);
- uw medicatie-overzicht. Dat is een lijst met de medicijnen die u nu gebruikt. U haalt deze lijst bij uw apotheek.
Zorgt u ervoor dat u op tijd bent voor uw afspraak? Kunt u onverwacht niet komen? Geeft u dit dan zo snel mogelijk aan ons door. Dan maken we een nieuwe afspraak met u.