Afdelingen & Specialismen
U bent bij de oogarts geweest en uw ogen zijn onderzocht. Daaruit is gebleken dat u een netvliesaandoening heeft. Deze kan behandeld worden met injecties in het oog. In deze folder leest u meer over de behandeling, de voorbereiding en de nazorg bij injecties in het oog.
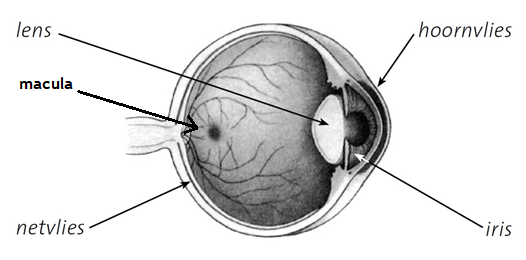
Netvliesaandoening
U heeft een netvliesaandoening die veroorzaakt wordt door problemen met de bloedvaatjes in het oog.
Dit treedt onder andere op bij:
- slijtage van de gele vlek (macula degeneratie)
- afsluiting van netvliesvaten (veneuze occlusie)
- netvliesafwijkingen bij suikerziekte (diabetische retinopathie)
- oogontstekingen.
- de groei van nieuwe zwakke bloedvaatjes,
- lekkage van vloeistof uit de bestaande bloedvaten in en onder het netvlies.
Het doel van de behandeling
Uw netvliesaandoening kan behandeld worden met anti-VEGF injecties in het oog. Het doel van de behandeling is de lekkage van bloedvaten en groei van nieuwe bloedvaten af te remmen door het VEGF te blokkeren.Uit onderzoek is gebleken dat patiënten die deze injecties krijgen, gemiddeld een beter gezichtsvermogen overhouden dan patiënten die geen injecties krijgen. Bij sommige patiënten gaat het gezichtsvermogen door de injecties vooruit, al wordt het vaak niet meer zo goed als voor de problemen begonnen. Helaas bestaat ook de mogelijkheid dat de gezichtsscherpte die al verloren is gegaan niet meer herstelt, ondanks de injecties. Wel wordt in die gevallen vaak de achteruitgang van het zicht geremd.
De behandeling bestaat in principe uit meerdere injecties; tussen elke injectie zit minstens vier weken. Aan het eind van elke serie van – meestal - drie behandelingen volgt onderzoek en controle op de polikliniek Oogheelkunde om het effect van de behandeling te beoordelen. Pas na een aantal injecties, meestal zes, kan bekeken worden of het middel dat u krijgt in uw geval helpt. Bij sommige patiënten moet overgestapt worden op een ander geneesmiddel.
U moet erop rekenen dat u in de meeste gevallen langdurig behandeld zult worden met injecties. Dit is per persoon en per ziektegeval verschillend. Het komt voor dat u jarenlang onder behandeling en controle moet blijven.
Het beste resultaat wordt bereikt als de behandeling niet onnodig wordt onderbroken, controles worden nagekomen en de adviezen van uw oogarts worden opgevolgd. Heeft u hier moeite mee, bespreek dit dan met uw oogarts.
Soorten medicatie
Avastin, Lucentis, Eylea en Vabysmo
Momenteel zijn er 4 geneesmiddelen beschikbaar: Avastin, Lucentis, Eylea en Vabysmo.Sinds 2005 gebruiken oogartsen wereldwijd Avastin voor de behandeling van oogaandoeningen waarbij lekkende, nieuwe bloedvaatjes een rol spelen. Avastin is oorspronkelijk niet ontwikkeld en geregistreerd voor gebruik in het oog, maar voor het remmen van de groei van nieuwe bloedvaten in tumoren. Het blijkt echter ook goed te werken om vaatingroei in het oog te remmen.
Lucentis en Eylea zijn VEGF-remmers die speciaal ontwikkeld zijn voor oogheelkundige toepassingen en zijn varianten op Avastin. Net als Avastin remmen Lucentis en Eylea lekkage van bloedvaten en de vorming van nieuwe vaten in het oog. In vergelijkende studies is geen kwaliteitsverschil aangetoond tussen Lucentis en/of Eylea en Avastin. Na uitgebreid onderzoek, heeft het Nederlands Oogheelkundig Gezelschap geadviseerd te starten met het middel Avastin bij patiënten die met VEGF-remmers kunnen worden behandeld.
Vabysmo is een relatief nieuw middel wat is goedgekeurd voor gebruik bij natte maculadegeneratie en diabetisch macula oedeem. Dit middel is momenteel nog de laatste keus, indien andere middelen niet werken .
We zijn voorzichtig bij patiënten die recent (minder dan een half jaar geleden) een hart- of herseninfarct hebben gehad en bij patiënten met een onbehandelbare hoge bloeddruk. Is dit bij u het geval, meld het uw arts. Bij patiënten met een hoge bloeddruk die met medicijnen succesvol wordt behandeld, is behandeling met Avastin over het algemeen geen probleem.
Andere medicijnen en behandelingen
In zeldzame gevallen is injectie met een ontstekingsremmend middel de eerste keus. Bij sommige aandoeningen, zoals vaatafsluitingen en diabetische retinopathie, kan aanvullend een andere behandeling nodig zijn, zoals laseren van het netvlies. Uw oogarts bespreekt de optimale behandeling voor uw oog met u.Voorbereiding
Het is belangrijk dat u aan de oogarts doorgeeft als u:- Het afgelopen half jaar een hartinfarct of een herseninfarct heeft gehad.
- Een (hoge) ontregelde bloeddruk heeft, waarbij de behandeling nog moet beginnen of zonder succes is.
Behandeling
Op de dag zelf, vlak voor de behandeling, krijgt u verdovende oogdruppels. Het oog en de oogleden worden vervolgens gedesinfecteerd met een povidonjodium oplossing. Een ooglidspreider zorgt ervoor dat uw oog open blijft staan, waarna het geneesmiddel wordt ingespoten. De injectie wordt gegeven in het oogwit, dus van opzij, onder of boven; niet door de pupil. De ingreep inclusief voorbereiding duurt ongeveer een kwartier en is nagenoeg pijnloos. Het oog zal daarna ongeveer één dag licht tot matig geïrriteerd aanvoelen. Om deze irritatie te beperken wordt na de injectie zalf in het oog gedaan. Daardoor is het zicht een tijdlang wazig.In overleg met uw oogarts, kunt u een recept voor gel krijgen om in het oog aan te brengen op de avond na de injectie en zo nodig (bij eventuele irritatie) gedurende de volgende twee dagen. Mensen die last hebben van napijn en/of branderigheid na de injectie wordt geadviseerd om vanaf twee dagen voorafgaand aan de volgende injectie, 3 tot 4 maal daags ooggel in het te behandelen oog aan te brengen, en daarmee na de injectie door te gaan tot de branderigheid is verdwenen. Goed vochtig houden van het oog met de ooggel vermindert over het algemeen de klachten na de injectie.
Het is mogelijk dat u, door het ingespoten geneesmiddel, na de behandeling extra rondzwevende vlekjes, sliertjes en zwarte balletjes ziet. Dit verdwijnt na een paar dagen.
Belangrijk!
- De eerste twee dagen na de injectie mag u niet in het behandelde oog wrijven.
- De dag na de behandeling mag u weer make-up gebruiken.
- uw contactlenzen weer dragen als de ogen weer helemaal normaal aanvoelen, meestal is dat na één of enkele dagen.
- U kunt na de behandeling niet zelf autorijden.
- Gedurende drie dagen na iedere injectie mag u niet zwemmen of de sauna bezoeken.
- Direct na de injectie en ook de dag erna adviseren wij u om geen vliegreis te maken.
Mogelijke bijwerkingen/complicaties van injecties in het oog
Bindvliesbloeding
Door de injectie kan een klein oppervlakkig bloedvaatje in het bindvlies worden geraakt waardoor een bloeding op het oogwit ontstaat. Hierdoor wordt het wit van het oog geheel of gedeeltelijk rood. Dit is niet ernstig en komt vaak voor. Het verdwijnt vanzelf binnen enkele dagen tot 2 weken.Pijnlijk oog/gevoelig oog binnen enkele uren na de injectie
Dit kan het gevolg zijn van uitdroging als gevolg van de verdovingsdruppels of een lichte beschadiging van het hoornvlies tijdens de injectie. Dit reageert in het algemeen snel op behandeling met zalf of ooggel. De pijn zal hiermee verminderen en dit is dan ook niet blijvend of ernstig. Binnen 1 tot 2 dagen zijn de klachten over. U kunt na de injectie desgewenst ook pijnstillende tabletten gebruiken zoals paracetamol. Hebt u veel last gehad na de injectie, breng dan enkele dagen voorafgaand aan de volgende injectie 3 tot 4 keer per dag ooggel aan in het te behandelen oog, of gebruik uw kunsttranen een aantal dagen van te voren vaker dan normaal.Oogdrukverhoging
Verhoogde oogdruk direct na de injectie komt zelden voor. Indien dit geconstateerd wordt dan zal de oogarts dit direct behandelen. Oogdrukverhoging op de langere termijn kan meestal goed worden behandeld met oogdrukverlagende druppels. Bij injecties met Avastin komt deze bijwerking nauwelijks voor.Als u oogdruppels gebruikt, kunt u voorafgaand en na de behandeling, gewoon met uw eventuele oogdrukverlagende of andere oogdruppels doorgaan. Kunsttranen en ooggel kunnen voor en na de injectie zelfs wat vaker gebruikt worden: na de injectie is het oog de eerste dagen wat meer vatbaar voor uitdroging.
Glasvochtbloeding
Bij een glasvochtbloeding gaat u (ineens) veel slechter zien en lopen er zwarte strepen en vlekken door het beeld. Het risico op een glasvochtbloeding is zeer klein.Infectie
Bij een infectie wordt het oog rood, heeft u last van licht, gaat u veel slechter zien en is het oog pijnlijk. Een bacteriële infectie in het oog is de meest ernstige complicatie, maar komt gelukkig zelden voor, bij minder dan 2 op de 1000 injecties.Neem contact op met de oogarts als de irritatieklachten van de injectie alweer voorbij zijn , maar toch pijn, roodheid en wazig zicht ontstaan. Deze klachten kunnen enkele dagen tot circa 2 weken na de injectie ontstaan.
Netvliesloslating
Een netvliesloslating na een ooginjectie komt zelden voor. Er is dan een grijze vlek of gordijn in beeld, die groter wordt en het zicht steeds slechter maakt. Neem contact op met de oogarts als u deze symptomen ervaart.Complicaties na glasvochtinjecties komen gelukkig slechts zelden voor. Indien er sprake is van een infectie of een netvliesloslating dan is het belangrijk zo snel mogelijk te starten met de behandeling hiervan.
Belangrijk!
- Toenemende roodheid in combinatie met pijn, wazig zien en last hebben van fel licht kan wijzen op een infectie.
- Lichtflitsen, grotere vlekken in beelduitval van delen van het gezichtsveld of veel slechter zien kunnen passen bij een netvliesloslating of glasvochtbloeding.
Bij deze verschijnselen moet u contact opnemen met uw oogarts of diens (dienstdoende) waarnemer. De telefoonnummers vindt u achterin deze folder.
Tot slot
Wat neemt u mee?- uw (geldige) identiteitsbewijs (paspoort, ID-kaart, rijbewijs);
- uw medicatie-overzicht. Dat is een lijst met de medicijnen die u nu gebruikt. U haalt deze lijst bij uw apotheek.
Zorgt u ervoor dat u op tijd bent voor uw afspraak? Kunt u onverwacht niet komen? Geeft u dit dan zo snel mogelijk aan ons door. Dan maken we een nieuwe afspraak met u.
Uw team
Op onze polikliniek werken naast de oogartsen ook optometristen, orthoptisten en TOA’s (technisch oogheelkundig assistenten). Zij zullen voorafgaand aan uw bezoek aan de oogarts de vooronderzoeken doen. Houdt u daarom rekening met een langere bezoektijd op onze polikliniek.Daarnaast is Alrijne Ziekenhuis een opleidingsziekenhuis. Dit betekent dat u onderzocht kunt worden door een coassistent of behandeld kunt worden door een oogarts in opleiding, beide onder directe supervisie van uw oogarts. Heeft u hiertegen bezwaar, meldt u dit dan voor aanvang van de afspraak.
Meer informatie
Deze folder is mede gebaseerd op de patiënten folder “intravitreale injectie” van het NOG. (Nederlands Oogheelkundig Gezelschap). De volledige folder is te vinden op www.oogheelkunde.org. Daar vindt u ook informatie/folders betreffende andere oogaandoeningen.Voor meer achtergrondinformatie over oogaandoeningen en de behandeling ervan kunt u ook kijken op www.oogartsen.nl. Deze informatieve site wordt onderhouden door onder anderen de oogartsen van Alrijne Ziekenhuis. U vindt er teksten, foto’s, filmpjes en handige links naar bijvoorbeeld patiënten verenigingen.
Vragen
Heeft u nog vragen en/of opmerkingen naar aanleiding van deze folder, stelt u deze dan aan uw oogarts of de medewerkers van de polikliniek Oogheelkunde.De polikliniek Oogheelkunde Alrijne Ziekenhuis Leiden heeft routenummer 7
De polikliniek Oogheelkunde Alrijne Ziekenhuis Leiderdorp heeft routenummer 7
De polikliniek Oogheelkunde Alrijne Ziekenhuis Alphen aan den Rijn heeft routenummer 40
De polikliniek Oogheelkunde is van maandag tot en met vrijdag telefonisch te bereiken via 071 58 28058 van 08.30 tot 12.00 uur en van 13.30 tot 15.30 uur.
De Spoedeisende Hulp (SEH) van Alrijne Ziekenhuis Leiderdorp is bij een acute zorgvraag buiten kantoortijden telefonisch te bereiken via 071 582 8905. Tijdens kantooruren kunt u voor acute en niet-acute vragen terecht bij de polikliniek.