Afdelingen & Specialismen
Bij ziekten van de endeldarm of dikke darm kunt u last hebben van klachten die kunnen wijzen op het LAR Syndroom. In deze folder leest u meer over deze klachten, de behandelingen die mogelijk zijn, en wat u zelf kunt doen om de klachten te verminderen.
Wat is een LAR-syndroom?
Het LAR-Syndroom is een verzamelnaam voor klachten die kunnen ontstaan bij ziekten van de endeldarm. Het kan bijvoorbeeld ontstaan na een operatie aan de endeldarm (anterior resectie), of bestraling van het kleine bekken.
De endeldarm is een bewaarplaats en geeft signalen af als de darm vol is: u moet naar het toilet. Wanneer de endeldarm is beschadigd, kunt u minder ontlasting ophouden. Maar u krijgt ook minder seintjes dat u naar het toilet moet. Daarnaast kan het zo zijn dat de kringspier minder goed werkt.
Er zijn dus drie problemen: u krijgt minder goede signalen dat u naar het toilet moet, de hoeveelheid ontlasting die u kunt ophouden is minder, en u kunt de ontlasting minder goed ophouden waardoor u ontlasting kunt verliezen. Daardoor moet u vaker en misschien sneller naar het toilet, en kunt u last krijgen van irritatie van de huid door verlies van ontlasting.
Welke klachten kunt u bij het LAR-syndroom hebben?
- dunnere ontlasting dan voor de behandeling (soms tot waterdun);
- u moet vaker naar het toilet, tot wel 10-15 keer per dag (ook ’s nachts).
- in een vrij korte periode (1-2 uur) meerdere keren achter elkaar naar het toilet moeten.
- u moet heel nodig naar het toilet en kunt dit niet goed ophouden. Daarom moet u snel over een toilet kunnen beschikken.
- ongewild verlies van ontlasting.
- ongewild verlies van windjes of vloeibare ontlasting.
- naast de hierboven genoemde klachten kunnen er na een endeldarmoperatie problemen ontstaan met plassen en seksualiteit.
Het ontlastingspatroon wordt meestal nooit meer zoals voorheen. Na een ingreep aan de endeldarm is het normaal dat u 3 tot 7 keer per 24 uur ontlasting heeft.
Om u zo goed mogelijk te begeleiden voor, tijdens en na uw behandeling, is een vragenlijst opgesteld.
Uw casemanager coloncare vult samen met u de lijst in vóór uw behandeling. Deze score geeft goed aan hoe het met de klachten gaat vóór een behandeling. Vul de vragenlijst vervolgens één keer per maand in gedurende de eerste 6 maanden na uw behandeling. Op deze manier ziet u wat uw klachten zijn. Ook ziet u of het beter gaat met uw ontlastingspatroon. Bij een score groter dan 30 nodigen wij u uit voor een extra bezoek aan de polikliniek.
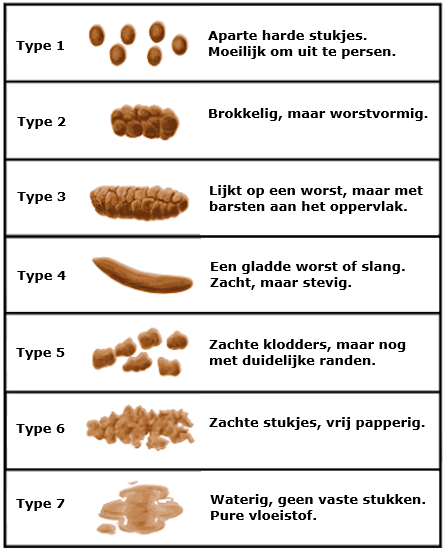
Als de ontlasting te dun of te dik is, zijn er meer problemen met de stoelgang. Achter in deze folder staat de Bristol-ontlastingsschaal. Hierin vindt u de verschillende soorten/vormen ontlasting en welke score daarbij hoort. De ideale score is tussen 3 en 4. Wij adviseren u om op iedere vragenlijst ook de score van de Bristol-ontlastingsschaal te noteren.
Voedingstips en adviezen
- Drink niet meer dan 1,5 tot 2 liter vocht per dag. Hiervan drinkt u ongeveer een halve liter watergerelateerde dranken (koffie, thee, bouillon), een halve liter verzuurde melkproducten (karnemelk, yoghurt, kwark etc.) en een halve liter andere dranken.
- Als de klachten ernstig zijn, kunt u de laatste halve liter ook vervangen door isotone dranken, zoals sportdranken, ORS en kokoswater. lsotone drank wordt eerder in het bloed opgenomen dan water of andere drank.
- Vermijd veel cafeïne: dit versterkt het samentrekken van de darm.
- Vermijd veel koolzuurhoudende dranken: die verhogen de winderigheid en een opgeblazen gevoel.
- Vermijd lightproducten. De suikervervangende zoetstoffen maken de ontlasting dunner.
- Eet vaker kleine maaltijden, verspreid over de dag (5-6 keer). Sla geen maaltijden over: dit verergert de waterige ontlasting en de winderigheid.
- Kauw voedsel goed en eet rustig zonder veel te praten. Veel praten en snel eten verhogen de winderigheid en het opgeblazen gevoel.
- Eet vezelrijk voedsel: dit dikt de ontlasting in en vertraagt de doorgang.
- Als de ontlasting dun is, probeer eten en drinken te combineren om de ontlasting dikker te maken.
Leef- en behandel tips
- Zorg voor voldoende beweging. Hierdoor wordt de darmwerking gestimuleerd en kunt u verstopping voorkomen. Beweging zorgt dat de darm op gang blijft. Regelmatig een korte wandeling van 5 minuten kan al helpen.
- Roken zorgt ervoor dat de darm meer samentrekt en veroorzaakt winderigheid. Probeer te stoppen met roken. U kunt hierbij hulp vragen, bijvoorbeeld via de huisarts.
- Heeft u last van sterke aandrang (= het gevoel om naar het toilet te moeten) en ongewild verlies van ontlasting? Dan kunnen spierversterkende oefeningen bij een bekkenfysiotherapeut in combinatie met dieetadviezen helpen. Dit kan opgestart worden in overleg met de arts.
Medicijnen
Uw arts kan u medicijnen voorschrijven om uw klachten te verminderen.Bij (frequente) dunne ontlasting
- Om de ontlasting in te dikken kunt u 1 à 2 x per dag psylliumvezels innemen. Dit kan ook helpen bij clustering (meerdere keren ontlasting binnen 1,5 à 2 uur) en eventuele branderigheid bij de anus. Neem psylliumvezels direct na de maaltijd in, met een half glas water of een beetje yoghurt. Drink een half uur voor én een half uur na het innemen van de psylliumvezels niks.
- Als de ontlasting erg dun is, kunt u Loperamide (Imodium) nemen. De arts kan dit voorschrijven. Loperamide dikt de ontlasting in en vermindert de aandrang. Neem Loperamide ½ uur voor de maaltijd in en eventueel voordat u gaat slapen, als u 's nachts ook klachten heeft. Bouw het gebruik van Loperamide rustig op (max. 4 x per dag) en let op verstopping.
Bij te dikke ontlasting
- Als de ontlasting te dik is, kan de arts Macrogol (Movicolon) voorschrijven. U moet dit met voldoende water innemen. De Macrogolzouten houden het water vast, waardoor de ontlasting dunner en soepeler wordt. Voor Macrogol geldt dat u op zoek moet naar de juiste dosering. Dit kan namelijk per persoon en per moment variëren.
- Worden de klachten steeds erger, zijn ze na 3-6 maanden nog niet minder of heeft u er veel last van in het dagelijks leven? Dan is darmspoelen (irrigeren) voor u misschien een oplossing. Bij darmspoelen wordt met een spoelsysteem water via de anus ingebracht. De darm zal zich vullen, waardoor een natuurlijke reactie wordt opgewekt om ontlasting te lozen. U moet dan wel elke dag spoelen en u bent hier gemiddeld 30-60 minuten mee bezig. De casemanager coloncare kan u hier meer uitleg over geven.
Toiletgedrag
- Neem voldoende tijd om naar het toilet te gaan, maar blijf niet langer dan 10 minuten zitten.
- Komt er geen ontlasting, adem dan tien keer rustig in en uit. De buik beweegt hierbij mee (buikademhaling).
- Kantel hierna het bekken 10 keer, door een holle en bolle rug maken. Als u een holle rug maakt, ademt u rustig in, bij een bolle rug ademt u rustig uit.
- Komt de ontlasting dan nog niet terwijl er wel aandrang is, ga dan 10 minuten intensief bewegen, zoals traplopen. Probeer daarna op het toilet weer de bovenstaande oefeningen uit.
- Probeer deze adviezen altijd te volgen, ook wanneer het erg moeilijk gaat.
Toilethouding
Bij een gehurkte houding komt de ontlasting het makkelijkst naar buiten. De knieën horen boven het niveau van het bekken uit te komen (zie het rechter plaatje). Maar de meeste toiletten zijn niet laag genoeg. Om dit op te lossen plaatst u een krukje voor het toilet. Zet de voeten hier plat op en houd de knieën iets uit elkaar. U kunt de rug een beetje naar voren buigen. Zorg dat kleding niet halverwege de benen hangt, maar goed op de enkels ligt..jpg)
Patiëntnummer:
Bijlage 1, LARS scorelijst
Komt het weleens voor dat u geen controle heeft over het laten van windjes?
| O Nee, nooit | 0 |
| O Ja, minder dan 1 keer per week | 4 |
| O Ja, minstens 1 keer per week | 7 |
Komt het weleens voor dat u dunne ontlasting niet kunt ophouden?
| O Nee, nooit | 0 |
| O Ja, wel eens, dat wil zeggen minder dan een maal per week | 3 |
| O Ja, vaak, dat wil zeggen minstens een maal per week | 3 |
Hoe vaak gaat u per dag naar het toilet voor ontlasting?
| O Meer dan 7 keer per dag (24 uur) | 4 |
| O 4-7 dag (24 uur) | 2 |
| O 1-3 keer per dag (24 uur) | 0 |
| O Minder dan 1 keer per dag (24 uur) | 5 |
Moet u wel eens binnen het uur opnieuw naar het toilet voor ontlasting?
| O Nee, nooit | 0 |
| O Ja, minder dan 1 keer per week | 9 |
| O Ja, minstens 1 keer per week | 11 |
Heeft u wel eens zo’n sterke aandrang voor ontlasting dat u zich naar het toilet moet haasten?
| O Nee, nooit | 0 |
| O Ja, minder dan 1 keer per week | 11 |
| O Ja, minstens 1 keer per week | 16 |
Interpretatie
0-20: geen LARS
21-29: lage LARS (minor LARS)
30-42: hoge LARS (major LARS)
Bristol stoelgangkaart
Tot slot
Wat neemt u mee?- uw (geldige) identiteitsbewijs (paspoort, ID-kaart, rijbewijs);
- uw medicatie-overzicht. Dat is een lijst met de medicijnen die u nu gebruikt. U haalt deze lijst bij uw apotheek.
Zorgt u ervoor dat u op tijd bent voor uw afspraak? Kunt u onverwacht niet komen? Geeft u dit dan zo snel mogelijk aan ons door. Dan maken we een nieuwe afspraak met u.