Afdelingen & Specialismen
In deze folder vindt u meer informatie over maculadegeneratie (MD). Dit is een aandoening van het centrale gedeelte van het netvlies, de gele vlek ofwel macula lutea. Vaak wordt maculadegeneratie 'slijtage' van het netvlies genoemd. Het netvlies vormt de binnenbekleding van het oog. Het is de laag waar de cellen zitten die het licht opvangen en doorsturen naar de oogzenuw en hersenen.
Het oog
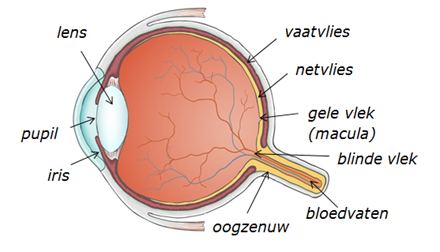
Hierboven de dwarsdoorsnee door het oog: de 'gele' binnenkant is het (doorzichtige) netvlies, met daaromheen het goed doorbloede vaatvlies, waardoor de oranjerode kleur ontstaat (denk aan de rode ogen op foto’s).
Hieronder het beeld van het netvlies dat de oogarts ziet als hij door de pupil naar de binnenkant van een gezond oog kijkt.
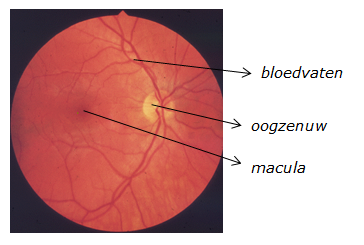
Wat is maculadegeneratie
Het centrale deel van het netvlies, de macula, zorgt ervoor dat u details kunt zien. Dit is mogelijk doordat precies in het midden de meeste contrast- en kleurziencellen (de zogenaamde 'kegeltjes') zitten. De rest van het netvlies, met de zogenaamde 'staafjes', zorgt voor het zien van de omgeving. Dit wordt ook wel het perifere zien genoemd. Hiermee kunnen bewegingen goed worden onderscheiden.
Het afsterven van de centrale kegeltjes wordt maculadegeneratie genoemd. Het 'scherp zien' verdwijnt en in het midden van het beeld blijft een vlek achter. De rest van het netvlies blijft onbeschadigd, waardoor men buiten die vlek wel kan zien. Door het verdwijnen of slechter worden van het zicht in het midden van het beeld ontstaan problemen met bijvoorbeeld lezen en mensen herkennen. Zelfstandig lopen lukt vaak nog wel goed, zelfs bij ernstige maculadegeneratie, omdat de omgeving nog wel kan worden gezien.
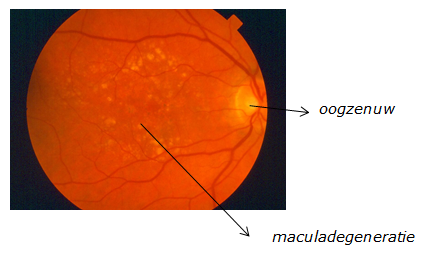
Leeftijdsgebonden maculadegeneratie
De leeftijdsgebonden vorm van maculadegeneratie (afgekort: LMD) komt het meest voor. Deze begint meestal na het vijftigste levensjaar. Deze folder zal verder ingaan op de leeftijdsgebonden vorm van maculadegeneratie.
In de westerse wereld, dus ook in Nederland, is LMD de belangrijkste oorzaak van slechtziendheid bij mensen boven de 65 jaar. Hoe ouder men wordt, des te groter de kans op LMD.
Bij LMD zijn twee vormen te onderscheiden, de droge en de natte vorm.
'Droge' LMD
Deze vorm van LMD begint met pigmentveranderingen in de macula of kleine bleekgele afzettingen, 'drusen' genoemd, die zich ophopen in de macula. Hierdoor neemt het aantal kegeltjes in de macula af, waardoor het zien verslechtert. Dit gaat heel langzaam en het kan vele jaren duren, voordat iemand merkt dat hij minder goed kan zien. Uiteindelijk vallen er stukjes uit het zicht weg. Dit geeft meestal een matige vermindering van het zicht. In zeldzame gevallen kan droge maculadegeneratie helaas ook eindigen met zeer slecht zicht (in het eindstadium van de atrofische vorm). Ook kan er beeldvervorming optreden, zoals bijvoorbeeld het zien van een bocht in een recht raamkozijn. De droge vorm kan namelijk overgaan in de meestal ernstigere 'natte' vorm.
'Natte' LMD
Deze vorm van LMD wordt ook wel exsudatieve LMD genoemd. Bij natte LMD gaat het verlies van het gezichtsvermogen veel sneller dan bij de droge vorm, en neemt de beeldvervorming veel sneller toe. Natte LMD ontstaat doordat er onder het netvlies nieuwe bloedvaatjes achter de macula gaan groeien, door zwakke plekken tussen netvlies en vaatvlies heen. Hierbij komt vocht en bloed in of onder het netvlies terecht. Dit beschadigt de lichtgevoelige cellen in het netvlies, waardoor de patiënt slechter gaat zien. De beelden vervormen en de gezichtsscherpte neemt snel af. Uiteindelijk ontstaat een litteken in de macula met als gevolg een blinde vlek in het centrum van het beeld. Opvallend is dat soms het andere oog nog lange tijd gezond kan blijven. Helaas komt het ook voor dat beide ogen natte LMD krijgen.
De meeste mensen met LMD kunnen hun omgeving redelijk goed zien: alleen het midden van het netvlies is aangetast, de rest niet. Volledige blindheid komt daarom bij LMD nauwelijks voor. Door nieuwe behandelmethoden zijn de vooruitzichten voor patiënten met natte LMD de laatste jaren sterk verbeterd. Helaas komt slechtziendheid bij LMD nog steeds vaak voor, maar minder dan vroeger.
Diagnose LMD
Voor het vaststellen van LMD test de behandelend specialist eerst uw gezichtsscherpte door middel van een letterkaart. Daarnaast kan men met een ruitjespatroon testen of er vervormingen of andere afwijkingen in het gezichtsvermogen zijn. Dit wordt de Amslertest genoemd. Deze test is heel geschikt voor zelfcontrole thuis.
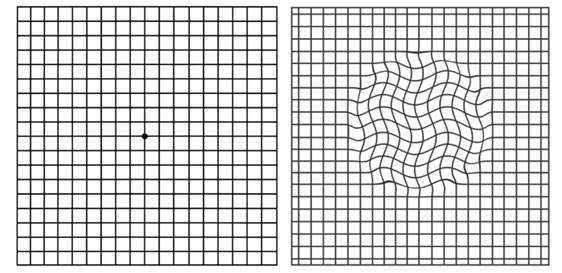 |
Amslertest: Links het normale beeld, rechts zijn vervormingen van de lijnen te zien. |
Als u nieuwe vervormingen ziet in uw beeld, moet u binnen een week gecontroleerd worden door de oogarts. Uw huisarts kan u hiervoor met voorrang verwijzen.
Bij het bezoek aan de oogarts wordt uw gezichtsvermogen opgemeten en worden druppels geven om uw pupillen te verwijden. Hierna kan de oogarts met een lamp en een vergrootglas het volledige netvlies, en in het bijzonder de macula, onderzoeken. Meestal is aanvullend onderzoek nodig, vaak een OCT-scan en soms ook 'fluorescentie-angiografie'. Met een OCT-scan wordt de macula of gele vlek beter in beeld gebracht. Het is een soort foto van het netvlies, waarbij ook de doorsnee van het netvlies kan worden bekeken. Bij een fluorescentie-angiografie wordt er een speciale kleurstof ingespoten in een bloedvat in de arm. Hierna wordt er een fotoserie gemaakt van het netvlies, zodat de bloeddoorstroming en de lekkageplekken in het oog kunnen worden beoordeeld. Zie ook onze aparte folder over fluorescentie-angiografie.
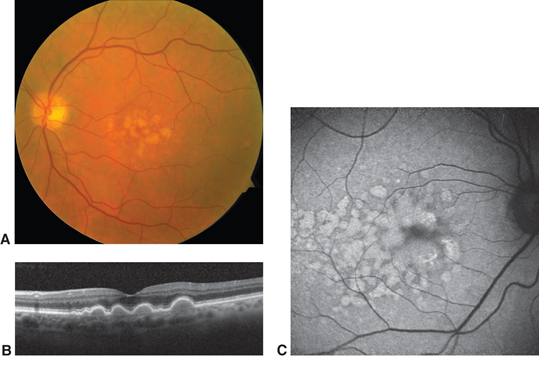 |
Voorbeelden van onderzoeken bij maculadegeneratie:
|
Risicofactoren van LMD
Leeftijd
Leeftijd is de belangrijkste risicofactor voor LMD. In Nederland lijdt naar schatting ongeveer 14% van de mensen tussen de 55 en 64 jaar aan een vorm van LMD. In de groep van 65- tot 75-jarigen loopt dit op tot bijna 20% en bij 75-plussers tot 37%.
Geslacht
Een vrouw van boven de 75 jaar heeft tweemaal zo veel kans op LMD als een man van dezelfde leeftijd. Een lage oestrogeenspiegel (een hormoon in het bloed) bij vrouwen na de menopauze verhoogt de kans op de aandoening.
Erfelijkheid
Een aantal onderzoeken toont aan dat LMD erfelijk kan zijn. Dit betekent dat u een groter risico heeft op het krijgen van LMD als één of meer van uw bloedverwanten LMD heeft.
Roken
Door roken neemt de hoeveelheid beschermende antioxidanten in het lichaam af. Uit onderzoek is naar voren gekomen dat LMD vijfmaal zo vaak voorkomt en op jongere leeftijd begint bij mensen die meer dan een pakje sigaretten per dag roken.
Voeding
De kegeltjes van de macula zijn gevoelig voor beschadiging door vrije radicalen (elektrisch geladen zuurstofmoleculen). Antioxidanten zijn stoffen in voeding, die de schadelijke effecten van vrije radicalen in het lichaam tegengaan. Een aantal onderzoeken wijzen erop dat antioxidanten waaronder vitamine C (sinaasappel, meloen, grapefruit, broccoli), vitamine E (graan, olijfolie, noten, bonen) en de zogenaamde carotenoïden, Betacaroteen, Luteïne en Zeaxanthine (fel gekleurde groenten zoals spinazie, broccoli, boerenkool, wortelen, mais en fruit) het ontstaan of verergeren van de maculadegeneratie kunnen vertragen. Alcohol onttrekt juist antioxidanten aan het lichaam. Tevens zijn er aanwijzingen dat Omega 3 vetzuren (die onder andere voorkomen in vette vis) beschermend zijn.
Behandeling van LMD
Bij droge maculadegeneratie is er geen behandeling mogelijk die ervoor zorgt dat de ziekte verdwijnt. Wel zijn er een aantal maatregelen om de ogen te beschermen, en de kans op achteruitgang te verminderen:
Beschermen van de ogen
- Draag een zonnebril met voldoende bescherming tegen ultraviolette straling, wanneer u in aanraking komt met ultraviolette lichtbronnen (zon en zonnebank, maar ook wintersport);
- gebruik gezonde voeding met veel fruit en groenten;
- gebruik voedingssupplementen als uw oogarts die adviseert;
- niet roken;
- beperk alcohol gebruik;
- gebruik een Amsler kaart om wekelijks de ogen te controleren, en neem contact met uw oogarts op als er veranderingen zijn.
Voedingssupplementen
Uit grote studies, de zogenaamde AREDS 1 en 2 studies, blijkt dat bij het gebruik van voedingssupplementen met een hoge dosering vitamine C en E, luteïne en zeaxanthine, zink en koper de kans op achteruitgang van droge maculadegeneratie naar natte maculadegeneratie iets kleiner wordt. Deze hoge doseringen worden niet met alleen de normale gezonde voeding bereikt. Dit is overigens alleen aangetoond voor mensen die al een matige of ernstige vorm van maculadegeneratie hebben. Voedingssupplementen kunt u het beste in overleg met uw oogarts gebruiken. Bij sommige vormen van LMD hebben voedingssupplementen namelijk geen of zelfs een negatief effect.De behandeling van 'natte’ LMD heeft het beste resultaat in een vroeg stadium van natte LMD. Het doel van de behandeling is om ervoor te zorgen dat het zicht niet of minder snel achteruit gaat. Bij sommige patiënten verbetert de gezichtsscherpte. Meestal zorgt de behandeling ervoor dat het zicht niet verder achteruit gaat.
Injecties in het oog met vaatgroei remmende geneesmiddelen
Dit is momenteel de meest gebruikte en vaak beste behandeling voor natte LMD. Er wordt hierbij in de glasvochtruimte van het oog een vaatgroei remmend geneesmiddel (een zogenaamd anti VEGF) ingespoten.Voorbeelden van anti-VEGF middelen zijn Avastin, Eylea en Lucentis. Door deze middelen stopt het nieuwe bloedvat met lekken en groeien. Hierdoor wordt voorkomen dat het zicht slechter wordt; het kan zelfs verbeteren. De injectie moet minimaal twee tot drie keer, met een maand ertussen, worden toegediend. Hierna krijgt de patiënt injecties volgens een voor hem gemaakt schema. Vaak is het nodig om lange tijd met dit soort injecties door te gaan.
Laserbehandeling met de Argon laser
Een andere behandeling is de behandeling met laser. Hierbij worden lekkende bloedvaatjes dicht gemaakt en worden bloedingen en het minder worden van het zicht voorkomen. Helaas zitten de lekkende vaten meestal te dicht bij het midden van het netvlies. Er kan dan niet gelaserd worden, want door het laseren zou dan een vlek in het midden van het zicht ontstaan. Laserbehandeling is daardoor voor de meeste patiënten niet geschikt.Photodynamische therapie (PDT)
Photodynamische therapie is een ander soort laserbehandeling. Deze therapie kan helpen bij een kleine groep patiënten met natte LMD. PDT vindt vaak plaats in een combinatie met injecties in het oog met vaatgroei remmende geneesmiddelen. Alleen de lekkende bloedvaten worden behandeld. De achteruitgang van de gezichtsscherpte wordt door deze behandeling afgeremd. Voor deze vorm van laser sturen wij de patiënt door naar een ander ziekenhuis, bijvoorbeeld het LUMC. Of deze behandeling voor een patiënt geschikt is, wordt bepaald aan de hand van een fluorescentie angiogram, waarbij soms ook een ander contrastmiddel, namelijk ICG, wordt gebruikt.Hulpmiddelen
Mensen met MD kunnen voor het lezen en televisiekijken gebruikmaken van een aantal hulpmiddelen. Voorbeelden van dergelijke hulpmiddelen zijn vergrotingsapparaten, telescoopbrillen, groot letter- en gesproken boeken en aangepaste computers.Het is belangrijk dat deze zogenaamde 'Low Vision’ hulpmiddelen goed en vakkundig worden aangepast. Hierdoor kan een patiënt met LMD toch grote letters lezen en meer van de omgeving waarnemen. Speciaal opgeleide 'Low-Vision specialisten’ kunnen daarbij helpen. Deze zijn ook werkzaam in Alrijne Ziekenhuis, op de polikliniek Oogheelkunde. Voor advies kunt u ook terecht bij centra voor hulpverlening aan blinden en slechtzienden in uw omgeving. Vraag uw oogarts zo nodig om hulp bij verwijzing.
Voor meer informatie over LMD kunt u ook contact opnemen met:
Macula Vereniging
Postbus 418
2000 AK Haarlem
030-298 07 07
info@maculavereniging.nl
maculavereniging.nl
Voor vragen over (leven met) oogaandoeningen kunt u terecht bij de Oogvereniging
www.oogvereniging.nl of telefonisch bij de Ooglijn,
Telefoon: 030-2945444 (ma-vrij 9.00 - 15.30 uur)
Wat te doen bij ziekte of verhindering
Kunt u door ziekte of om andere reden de gemaakte afspraak niet nakomen, neem dan zo snel mogelijk contact op met de polikliniek Oogheelkunde. Neem uiterlijk 24 uur van te voren contact op. Belt u later af, dan zijn wij genoodzaakt de tijd die voor u gereserveerd is in rekening te brengen. U ontvangt hiervoor een nota van het ziekenhuis.Tot slot
Denkt u eraan bij ieder bezoek aan het ziekenhuis een geldig legitimatiebewijs (paspoort, identiteitsbewijs, rijbewijs), een actueel medicatie overzicht en uw zorgverzekeringspas mee te nemen. Zijn uw gegevens (verzekering, huisarts, etc.) gewijzigd, meldt u dit dan bij de Patiëntenregistratie op de begane grond in de hal van het ziekenhuis.Uw team
Op onze polikliniek werken naast de oogartsen ook optometristen, orthoptisten en TOA’s (technisch oogheelkundig assistenten). Zij zullen voorafgaand aan uw bezoek aan de oogarts de vooronderzoeken doen. Houdt u daarom rekening met een langere bezoektijd op onze polikliniek.Daarnaast is Alrijne Ziekenhuis een opleidingsziekenhuis. Dit betekent dat u onderzocht kunt worden door een coassistent of behandeld kunt worden door een oogarts in opleiding, beide onder directe supervisie van uw oogarts. Heeft u hiertegen bezwaar, meldt u dit dan voor aanvang van de afspraak.
Meer informatie
Voor meer achtergrondinformatie over oogaandoeningen en de behandeling ervan kunt u kijken op www.oogartsen.nl. Deze informatieve site wordt onderhouden door onder anderen de oogartsen van Alrijne Ziekenhuis. U vindt er teksten, foto’s, filmpjes en handige links naar bijvoorbeeld patiënten verenigingen. Ook kunt u veel informatie vinden op www.oogheelkunde.org.Vragen
Heeft u nog vragen en/of opmerkingen naar aanleiding van deze folder, stelt u deze dan aan uw oogarts of de medewerkers van de polikliniek Oogheelkunde.De polikliniek Oogheelkunde Alrijne Ziekenhuis Leiden heeft routenummer 7
De polikliniek Oogheelkunde Alrijne Ziekenhuis Leiderdorp heeft routenummer 7
De polikliniek Oogheelkunde Alrijne Ziekenhuis Alphen aan den Rijn heeft routenummer 40
De polikliniek Oogheelkunde is van maandag tot en met vrijdag telefonisch te bereiken via 071 58 28058 van 08.30 tot 12.00 uur en van 13.30 tot 15.30 uur.
De Spoedeisende Hulp (SEH) van Alrijne Ziekenhuis Leiderdorp is bij een acute zorgvraag buiten kantoortijden telefonisch te bereiken via 071 582 8905. Tijdens kantooruren kunt u voor acute en niet-acute vragen terecht bij de polikliniek.
De tekst van deze folder is gebaseerd op de tekst van de folder ’Maculadegeneratie’ van het Nederlands Oogheelkundig Gezelschap, www.oogheelkunde.org.