Afdelingen & Specialismen
De uroloog heeft u onderzocht: uw prostaat is te groot. De uroloog heeft u verteld over het uitpellen van de prostaat, over de gevolgen, de mogelijkheden en de risico's. Samen met de uroloog besloot u de operatie te laten doen.In deze folder staat informatie over de operatie. Lees dit goed door. En volg het advies van de uroloog goed op. Dan verloopt de operatie zo goed mogelijk. Uw situatie is misschien iets anders dan wat er in deze folder staat.
In het kort
- Uw prostaat is te groot. Misschien heeft u klachten. Hiervoor krijgt u een behandeling met medicijnen of wordt u geopereerd. Deze folder gaat over de operatie.
- U moet zich op de operatie voorbereiden. U laat bloed prikken en vult vragenlijsten in. De vragenlijsten zijn voor het spreekuur met de anesthesioloog (= POS) en het verpleegkundig spreekuur.
- U krijgt een brief met de datum van de operatie.
- Na de operatie blijft 1 tot 2 dagen in het ziekenhuis.
- De operatie gebeurt meestal met een verdoving via een ruggenprik.
- De operatie duurt 1 tot 2 uur.
- Neem contact op met het ziekenhuis na de operatie als u:
- puur, vers en helder bloed plast;
- door bloedstolsels niet goed kunt plassen;
- helemaal niet meer kunt plassen;
- koorts heeft boven de 38,5 graden.
- Achterin deze folder staat hoe u ons kunt bereiken.
Waar wordt de operatie gedaan?
Deze operatie gebeurt in Alrijne in Leiderdorp.Wat is de prostaat?
De prostaat is een klier die alleen mannen hebben. De prostaat maakt zaadvocht aan. De prostaat is normaal zo groot als een walnoot. Bij u is de prostaat veel groter.De prostaat zit aan het begin van de plasbuis, net onder de blaas. De prostaat bestaat uit drie stukken. Deze stukken zitten om de plasbuis heen. Onder de prostaat ligt de sluitspier van de plasbuis. Deze zorgt ervoor dat u uw plas kunt ophouden.
Door de prostaat heen lopen twee zaadleiders. Bij het klaarkomen stroomt het sperma door deze zaadleiders naar de penis toe. Tussen de prostaat en de blaas in zit een kleine sluitspier. Door dit spiertje gaat het sperma tijdens het klaarkomen niet naar de blaas, maar naar de penis. Ook zorgt het spiertje ervoor dat u niet of moeilijk plast vlak voor, tijdens en vlak na het klaarkomen.
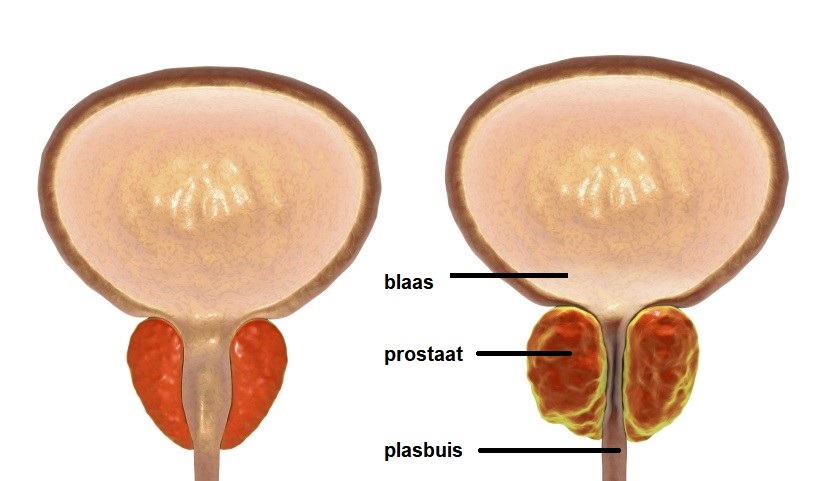
De prostaat. Links een gezonde prostaat, rechts een vergrote prostaat.
Prostaatvergroting
Bij een prostaatvergroting is uw prostaat groter dan normaal. Dit is niet gevaarlijk, maar u kunt er wel last van hebben. Het heet ook wel BPH (= benigne prostaat hyperplasie).Bij bijna alle mannen wordt de prostaat groter als ze ouder worden. Vaak is dat vanaf 40 jaar. Dit is normaal, maar niet alle mannen krijgen last van een veel te grote prostaat.
De prostaat ligt om de plasbuis heen. Daarom kan de prostaat de plasbuis dichtduwen als hij groter wordt. Dan is de plasbuis (= het buisje waar de plas doorheen gaat) smaller en kunt u minder goed plassen.
Hierdoor kunt u klachten krijgen, zoals:
- het duurt wat langer voordat de eerste plas komt;
- snel na elkaar moeten plassen en een klein beetje plas per keer;
- zwakkere plasstraal;
- nadruppelen;
- de blaas niet helemaal leeg kunnen plassen;
- moeilijk de plas kunnen ophouden;
- ’s nachts af en toe uit bed moeten om te plassen.
Onderzoeken naar vergrote prostaat
De uroloog kan verschillende soorten onderzoeken doen. Daarmee kijkt de uroloog of de prostaat is vergroot en of u hierdoor plasklachten heeft.- Rectaal toucher: de uroloog onderzoekt de prostaat door met een vinger via de anus (= poepgat) de prostaat te voelen.
- Flowmetrie: de uroloog meet de kracht van de plasstraal en hoeveel plas nog in de blaas zit na het plassen.
- Blaasonderzoek (cystoscopie): dit is een onderzoek van de plasbuis en de blaas met een kijkbuis. Deze gaat via de penis in de blaas.
- Echografie: de uroloog bekijkt en meet hoe groot de prostaat is met ultrageluidsgolven.
Uitpellen van de prostaat
U krijgt een kijkoperatie: een transurethrale enucleatie van de prostaat. Transurethraal betekent dat de operatie via de plasbuis (urethra) gaat. Enucleatie betekent dat de uroloog iets uitpelt: bij u uw prostaat.De uroloog gebruikt een hulpmiddel dat kan snijden en dichtbranden. Het uitpellen is een beetje als het uithollen van een mandarijn, zodat alleen de schil overblijft. De wand van de prostaat blijft dus achter. Zo kan de prostaat later toch weer aangroeien. De uitgepelde stukjes prostaat worden in hele kleine stukjes gesneden. Dan spoelen ze weg via de plasbuis.
Deze stukjes prostaat gaan naar het Pathologisch laboratorium (= PA). Hier worden ze onderzocht op foute cellen. Als de uitkomst van dit onderzoek er is, kan het zijn dat u eerder naar de controle-afspraak moet komen.
Voorbereiding op de opname
Het Opnamebureau regelt alles voor uw opname in het ziekenhuis. U krijgt een brief mee over bloedprikken. Ook krijgt u een brief met uitleg over hoe u een vragenlijst voor de operatie invult op de computer.
Heeft u bloed laten prikken en de vragenlijst ingevuld? Dan maakt het Opnamebureau de afspraken voor de operatie. Een medewerker van het Opnamebureau belt u om te vertellen wanneer de operatie is.
Spreekuur bij de anesthesioloog (preoperatief spreekuur, POS)
Dit is het spreekuur van de arts die u zal verdoven. Tijdens dit spreekuur bespreken we alles wat er gebeurt rondom de operatie. Ook krijgt u informatie over de verdoving. Van tevoren krijgt u een vragenlijst om thuis in te vullen. Neem de ingevulde vragenlijst mee naar het preoperatief spreekuur.
Gebruikt u medicijnen die het bloed dunner (bloedverdunners) maken? Dan stopt u voor de operatie met deze medicijnen. De anesthesioloog of uw arts vertellen u wanneer u moet stoppen.
Verpleegkundig spreekuur
Ook krijgt u een afspraak voor het verpleegkundig spreekuur. De verpleegkundige geeft u dan informatie over de opname in het ziekenhuis. Zij gebruikt hiervoor ook de vragenlijst die u thuis al heeft ingevuld.
Operatiedatum
U krijgt een brief met de datum van de operatie. 1 werkdag voor de operatie belt u het telefoonnummer uit de brief. Dan hoort u waar en wanneer u precies in het ziekenhuis moet zijn. U zult ongeveer 2 tot 3 dagen in het ziekenhuis blijven. Dit hangt af van hoe het met u gaat.
Wat neemt u mee als u wordt opgenomen
- uw geldig legitimatiebewijs (identiteitskaart, paspoort of rijbewijs);
- de medicijnen die u gebruikt, ook homeopathische, in de originele verpakking en uw actuele medicatieoverzicht (dit kunt u opvragen bij uw apotheek);
- dieetvoorschriften of voedingsvoorschriften (meld het ook als u in verband met uw geloof of levensovertuiging bepaalde voedingsmiddelen niet mag gebruiken);
- nachtkleding;
- ondergoed;
- kamerjas of badjas en pantoffels;
- toiletartikelen;
- dagelijkse kleding (als u voor langere tijd wordt opgenomen);
- als u lenzen draagt kunt u een bril meenemen voor het geval u uw lenzen tijdelijk niet kunt dragen.
- boeken, tijdschriften;
- mobiele telefoon en oplader;
- puzzelboekjes, spelcomputer, mp3-speler of ander tijdverdrijf;
- zo nodig een leesbril.
De operatie
- De operatie gebeurt meestal met een verdoving via een ruggenprik. U bent dan wel wakker, maar u voelt geen pijn. U kunt ook een algehele verdoving (= narcose) krijgen. Dan slaapt u tijdens de operatie. De anesthesioloog bespreekt met u welke verdoving voor u het beste is.
- In de operatiekamer ligt u op uw rug. Nadat u verdoofd bent (met of zonder slaap), gaan uw benen in de beensteunen. Dan schuift de uroloog een holle buis in de plasbuis, tot aan de prostaat. Via deze buis kan de uroloog hulpmiddelen inbrengen. Daarmee bekijkt die de plasbuis en de prostaat.
- De uroloog bekijkt de prostaat. Die maakt dan eerst stukjes prostaatweefsel los van de schil. Met een metalen hulpmiddel schroeit de uroloog bloedvaatjes meteen dicht.
- Later snijdt die de stukjes prostaatweefsel kleiner. Die stukjes weefsel worden dan uitgespoeld. De uroloog laat een blaaskatheter achter in de blaas (een slangetje dat via de plasbuis naar de blaas gaat). Zo kan de wond binnenin genezen.
- Na de operatie is uw plas vaak een beetje bloederig. Via de blaaskatheter wordt uw blaas met een vloeistof gespoeld.
Een grote prostaat
De uroloog heeft u verteld dat uw prostaat heel groot is. Daarom:- is het beter als u slaapt tijdens de operatie (= narcose).
- gebruiken we een soort hakselaar om de losgemaakte stukjes prostaat kleiner te maken.
Hoe lang duurt de operatie?
De operatie duurt 1 - 2 uur. Hoe lang de operatie duurt, hangt af van hoe groot uw prostaat is.Na de operatie
Bent u na de operatie goed wakker? Dan vertelt de uroloog aan u hoe de operatie is gegaan. Als u niet goed wakker bent, vertelt de uroloog dit aan uw contactpersoon.U gaat naar de uitslaapkamer. Als u zich beter voelt, gaat u terug naar de afdeling.
Na de operatie heeft u:
- een infuus in de arm, om vocht te krijgen;
- een blaaskatheter (een slangetje in de blaas);
- soms een SP-katheter (suprapubische katheter, dit is een slangetje dat via de buik naar de blaas gaat);
- een spoelsysteem naast uw bed. Hieraan zit een grote zak met zoutoplossing om uw blaas te spoelen.
Misschien heeft u na de operatie last van deze klachten:
- Blaasontsteking;
- Niet kunnen plassen of niet meteen beter kunnen plassen. Soms duurt het lang voordat u merkt of de operatie heeft geholpen. Dit kunnen we 6 tot 12 weken na de operatie pas goed zien.
- U kunt soms nog (tijdelijk) soms een beetje plas verliezen (=incontinentie).
- Heel veel bloedverlies tijdens of kort na de operatie. Hiervoor krijgt u een bloedtransfusie, als dat nodig is.
De blaaskatheter wordt 1 of 2 dagen na de operatie verwijderd. De uroloog bepaalt wanneer precies. Dan probeert u weer zelf te plassen. Na elke keer plassen meet de verpleegkundige hoeveel plas er nog in de blaas zit. Ze maakt een echo van de blaas. Dit heet een residu-meting.
Suprapubische katheter (SP-katheter)
Als u een SP-katheter heeft gekregen, zijn er twee mogelijkheden:
- De SP-katheter wordt na de operatie meteen verwijderd.
De SP-katheter wordt eerst afgesloten met een dopje. Dan plast u zoals normaal. Na elke keer plassen, meten we hoeveel plas er nog in de blaas zit. Dat gaat met een echo van de blaas. Als er minder dan 150 ml in de blaas zit, wordt de SP-katheter verwijderd. - U gaat met de SP-katheter naar huis.
U krijgt dan van de polikliniek Urologie alles mee wat u thuis nodig heeft bij een SP-katheter. Wij vertellen u natuurlijk ook hoe u de SP-katheter moet gebruiken.
U kunt ook last hebben van blaaskrampen. Dit kan voelen als een branderig gevoel in uw blaas/plasbuis/top van de eikel. Ook kunt u vaak het gevoel hebben dat u moet plassen. Deze klachten komen door de katheter. De klachten verdwijnen als de katheter eruit is.
(Tijdelijk) plas verliezen (=incontinentie)
Nadat de blaaskatheter is verwijderd, kunt u misschien uw plas niet goed ophouden. U kunt ook per ongeluk plassen. Dit komt door de grote wond in de prostaat en omdat de de spier die de blaas dicht houdt (= sluitspier) moet wennen aan de nieuwe situatie.
Als u uw plast niet goed kunt ophouden, krijgt u speciale opvangmaterialen (= incontinentiemateriaal). Dit zorgt ervoor dat uw plas niet lekt in uw kleding. Dit kunnen we ook regelen voor als u weer thuis bent.
Op https://www.medireva.nl/kenniscentrum staat informatie over opvangmaterialen. Ook staan er filmpjes op met uitleg over hoe u het moet gebruiken. Bekijk vooral nummer 1354 en 1370. Type in de zoekbalk “1354” of “1370” om deze te vinden.
Droog klaarkomen
Tussen de blaas en de prostaat in zit een kleine sluitspier. Soms werkt die sluitspier niet meer na deze operatie. Als u klaarkomt, kan er dan sperma in de blaas komen. Dan gaat het sperma misschien ook niet naar de penis en komt u 'droog’ klaar. Dit is niet erg, u plast het sperma later weer uit.
Medicijnen
Nam u voor de operatie medicijnen voor de prostaat en/of de blaas? Dan kunt u hier na de operatie mee stoppen. Het gaat om deze medicijnen: Tamsulosin, Alfuzosine, Silodosine, Finasteride, Dutasteride, Combodart, Mirabegron, Solifenacine, Tolterodine en Oxybutinine.
Controle-afspraak
Ongeveer 6 tot 8 weken na de opname heeft u een belafspraak met de uroloog. De uroloog vraagt dan hoe het de afgelopen tijd thuis is gegaan met plassen.Adviezen voor thuis
Plas
Na de operatie kunt u last hebben van:- blaaskrampen;
- een brandend gevoel in uw blaas en/of plasbuis;
- vaak het gevoel hebben te moeten plassen;
- moeite met ophouden van uw plas als u moet plassen;
- een minder sterke plasstraal; na een paar weken gaat dat vanzelf over.
Bloedverlies
Tot ongeveer 8 tot 12 weken na de operatie kan er wat bloed in uw plas zitten. Dit is normaal. Wij raden u dan aan extra veel te drinken. Als u erg actief bent (veel doet), heeft u misschien ook meer bloed in uw plas.Verlies van plas
Na de operatie verliest u wat plas. Dit duurt meestal een paar weken tot enkele maanden. Wilt u hiervoor plas opvangmaterialen gebruiken? Dat kunnen we dat voor u regelen tijdens de opname op de afdeling. We kunnen het ook voor u regelen via de polikliniek.Koorts
Na een operatie kunt u wat koorts hebben. Een temperatuur tot 38,5 ºC is normaal.Genoeg drinken
Terwijl u herstelt van de operatie kunt u het beste veel drinken. Probeer tenminste 1,5 liter per dag te drinken. Dat is ongeveer een glas per uur. Na het avondeten kunt u beter minder drinken. Anders moet u ’s nachts veel plassen..Gebruik van alcohol
Drink niet meer dan 2 alcoholische drankjes per dag. Doe dit in ieder geval tot aan de controle-afspraak. De uroloog bespreekt met u of het minder alcohol drinken dan nog nodig is.Verstopping van de darmen (= obstipatie)
Eet de eerste weken na de operatie zo min mogelijk 'stoppend’ voedsel. Dit kan verstopping van de darmen veroorzaken. Als u dan veel moet persen bij het poepen, kunnen bloedingen ontstaan. 'Stoppend’ voedsel is bijvoorbeeld: wit brood, witte rijst, beschuit en banaan. Eet vooral wel voedsel dat goed is voor de darmen. Bijvoorbeeld bruin- en volkorenbrood, fruit en rauwe groenten. Veel drinken helpt ook om beter te kunnen poepen.Sporten en lichamelijk werk
- Wij adviseren: doe de eerste week na uw operatie niet te veel lichamelijk werk. Bijvoorbeeld ook geen zwaar huishoudelijk werk zoals stofzuigen of ramen zemen. U mag dan ook nog niet sporten.
- Fiets niet tot 6 weken na de operatie.
- Rijd in de eerste weken na de operatie ook nog geen auto. Vaak moet u ineens plassen en dat kan gevaarlijk zijn in het verkeer.
- De eerste weken na de operatie merkt u dat u sneller moe bent dan eerst. Dit is normaal. Doe rustig aan. Na een paar weken vermindert de vermoeidheid vanzelf.
- Til tot aan de controle-afspraak geen zware voorwerpen (meer dan 10 kilogram).
- In overleg met de uroloog kunt u weer gaan werken.
Geslachtsgemeenschap
U kunt beter geen seks hebben tot de eerste controle-afspraak.Contact opnemen met het ziekenhuis
Neem contact op met het ziekenhuis als u:- puur, vers, helder bloed plast, of als u door de bloedstolsels niet goed kunt plassen;
- niet meer kunt plassen;
- koorts heeft, boven de 38,5 ºC.
Buiten kantoortijden (in de avond, nacht en in het weekend):
- Binnen 1 week na een operatie kunt u bellen naar de verpleegafdeling Urologie in Leiderdorp, telefoonnummer: 071 582 9019.
- Na 1 week kunt u contact opnemen met de huisartsenpost (HAP).
Tot slot
Wat neemt u mee?- uw (geldige) identiteitsbewijs (paspoort, ID-kaart, rijbewijs);
- uw medicatie-overzicht. Dat is een lijst met de medicijnen die u nu gebruikt. U haalt deze lijst bij uw apotheek.
Zorgt u ervoor dat u op tijd bent voor uw afspraak? Kunt u onverwacht niet komen? Geeft u dit dan zo snel mogelijk aan ons door. Dan maken we een nieuwe afspraak met u.
Vragen
Heeft u nog vragen en/of opmerkingen naar aanleiding van deze folder, stelt u deze dan aan de baliemedewerker van de polikliniek Urologie.De polikliniek Urologie (alle locaties) is op werkdagen tussen 08.30 - 12.00 uur en tussen 13.30 - 15.30 uur te bereiken via telefoonnummer 071 582 8060.
Buiten kantoortijden (in de avond, nacht en in het weekend):
- Binnen 1 week na een operatie, ingreep of behandeling: u kunt bellen naar de verpleegafdeling Urologie in Leiderdorp, telefoonnummer: 071 582 9019.
- Na 1 week kunt u contact opnemen met de huisartsenpost (HAP).