Afdelingen & Specialismen
U heeft een (dreigend) hartinfarct gehad. U en uw familie zijn hiervan geschrokken en u heeft misschien enkele vragen. In deze folder staat informatie over wat er met u is gebeurd en wat wij voor u kunnen doen.
Hoe ontstaat een hartinfarct
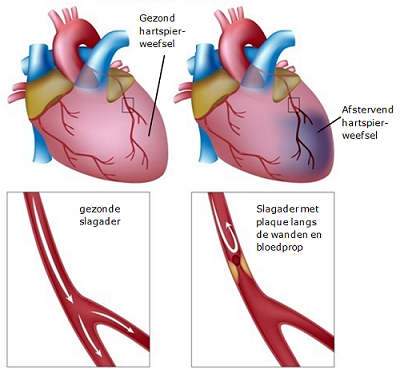
Het hart heeft 2 kransslagaderen. Deze liggen op het hart. Ze zorgen ervoor dat het hart zuurstof krijgt zodat het goed z’n werk kan doen.
Soms gaat een kransslagader plotseling dichtzitten. Dit komt door aderverkalking. Aderverkalking ontstaat door beschadigingen aan de binnenwand van de kransslagader: cellen en vetten hopen zich op. Er ontstaat een soort prop: een plaque. Deze prop kan groter worden. De slagader gaat dicht zitten en daardoor krijgt de hartspier minder zuurstof.
Als de kransslagader helemaal verstopt raakt, kan het hart in nood komen door zuurstofgebrek. Dan sterft een deel van het hart af (= infarct).
Oorzaken
Een hartinfarct ontstaat dus door zuurstofgebrek achter de plaque-afsluiting (prop) in de kransslagader.
Risicofactoren zijn onder andere:
- erfelijkheid,
- roken,
- hoge bloeddruk,
- suikerziekte,
- stress,
- hoog cholesterol,
- te weinig lichaamsbeweging
- overgewicht.
Wat voel je bij een hartinfarct (klachten)?
Bij een hartinfarct voel je vaak een drukkende pijn op de borst die kan uitstralen naar de linkerarm, kaak, rug of rechterarm.Ook kun je last hebben van zweten, misselijkheid, kortademigheid, duizeligheid, en een onrustig gevoel.
Soms zijn er vage klachten zoals vermoeidheid of druk op de borst bij inspanning.
Soms zijn de symptomen al eerder aanwezig, maar merk je ze niet. Bijvoorbeeld sneller moe zijn dan normaal. Of bij inspanning steeds vaker last hebben van wat druk op de borst.
Als iemand een hartinfarct krijgt, zien omstanders vaak ook een klamme, bleke, grauwe huidskleur.
Ieder hartinfarct is anders. Hoe ernstig het hartinfarct is, hangt af van de grootte en de plek van het infarct.
Door snel te starten met de juiste behandeling, kan er veel schade worden beperkt, of het nou een groot of een klein hartinfarct is.
Het is belangrijk bij klachten snel naar een arts te gaan of 112 te bellen.
Er zijn mensen die een stil infarct hadden. De klachten zijn niet gevoeld, terwijl het hart wel zuurstoftekort heeft gehad en schade heeft.
Dit kunnen we zien met behulp van een echo van het hart en bloedonderzoek. Soms is het ook op een hartfilmpje te zien.
Bij vrouwen, oudere patiënten en patiënten met diabetes mellitus zijn de klachten soms moeilijk te herkennen. Zij hebben niet altijd pijnklachten, maar last van benauwdheid. Soms hebben ze ook een licht gevoel in het hoofd.
Onderzoeken
OnderzoekenIn het bloed is te zien of er schade is aan het hart en hoeveel schade er is. In het laboratorium wordt gekeken naar bepaalde stoffen in het bloed. Bij een hartinfarct sterft een stukje van het hartweefsel af. De afvalstoffen zien we als hartenzymen in het bloed.
Echo
Met een echo van het hart wordt gekeken naar de bewegingen die het hart maakt en of het goed pompt. Door een hartinfarct kunnen delen van het hart minder goed bewegen. Daardoor kan ook de pompfunctie minder goed zijn. Een gezond hart heeft een pompfunctie van 60-65%.
ECG
Een ECG (elektrocardiogram) is een hartfilmpje. Met 10 plakkers op uw borstkast en armen/benen wordt de elektrische activiteit van het hart zichtbaar gemaakt.
Op een hartfilmpje is onder andere het volgende te zien:
- het hartritme;
- eventueel zuurstoftekort bij het hart;
- de plaats van het hartinfarct.
Hartkatheterisatie
Een hartkatheterisatie (coronair angiogram) is een onderzoek om de bloedvaten van het hart te bekijken. Bij dit onderzoek wordt een slangetje (katheter) ingebracht in de polsslagader of liesslagader. De katheter wordt door het bloedvat naar het hart geschoven. U krijgt contrastvloeistof ingespoten en dan worden röntgenopnames van het hart gemaakt. Zo zijn de bloedvaten van het hart en eventuele vernauwingen in de bloedvaten op het beeldscherm te zien.
Het onderzoek gebeurt onder plaatselijke verdoving.
Behandelingen
DotterbehandelingEen van de manieren om een dicht zittend bloedvat weer open te maken, is een dotterbehandeling (Percutane Coronaire Interventie PCI).
Tijdens de dotterbehandeling schuift de arts een draad (katheter) via een bloedvat in de polsslagader of liesslagader tot precies in de afsluiting. In deze draad zit een ballonnetje. Dit ballonnetje wordt opgeblazen. De vernauwing wordt met de vaatwand samen naar buiten gedrukt. Zo ontstaat er weer genoeg ruimte voor het bloed om door te stromen.
Stent
Tijdens de dotterbehandeling wordt bijna altijd een stent achtergelaten. Dit is een metalen open buisje, dat zorgt voor extra versteviging van het bloedvat. Zo kan de wand niet meer terugveren. De behandeling gaat verder hetzelfde als hierboven staat.
Angio seal
Is er gedotterd via de lies? Dan zal de lies meestal worden gesloten met een angio seal. Dit is een stopje dat in het gaatje in de liesslagader wordt geplaatst. De angio seal hoeft niet verwijderd te worden, maar lost vanzelf op in het lichaam. Dit duurt 3 maanden. Krijgt u binnen die 3 maanden na de dotterbehandeling nog een ingreep in de lies? Laat de arts dan weten dat er bij u een angio seal is ingebracht. Laat de arts het angio seal kaartje zien dat u hebt gekregen.
Bypass operatie (CABG)
Zijn er te veel vernauwingen en/of afsluitingen? Of is een dotterbehandeling niet mogelijk? Dan kan een bypassoperatie (= open hartoperatie) worden gedaan (= een coronary artery bypass grafting CABG).
Bij deze operatie wordt een stukje ader om de vernauwing heen geleid (bypass = omleiding). De aders die hiervoor worden gebruikt, worden op een andere plaats uit het lichaam gehaald. Het gaat om bloedvaten die u kunt missen, meestal een slagader van achter het borstbeen of uit de benen
Bij een bypassoperatie doet de chirurg niets aan de vernauwing zelf. Deze blijft dus zitten. De chirurg zorgt voor een andere route waardoor het bloed naar het hart kan stromen. Zo krijgt het hart weer genoeg bloed en dus zuurstof.
Het uiteindelijke resultaat van de operatie hangt onder meer af van de conditie van het hart voor de operatie. We hopen dat de hartspier weer beter gaat werken door de operatie. De pijn op de borst is weg en de kans op een hartinfarct neemt af. Vaak verbetert de algehele conditie.
Medicijnen
De behandeling van een hartinfarct bestaat ook nog uit medicijnen, bloedverdunners, cholesterolverlagers en bloeddrukverlagers.
Het kan zijn dat er niet meteen gedotterd wordt:
- omdat er meer vaten zijn aangetast (een operatie heeft dan meer effect),
- vanwege de conditie/leeftijd van de patiënt,
- of om een andere reden.
- Het is belangrijk om de medicijnen die u kreeg op de juiste tijden in te nemen. Als u na een ziekenhuisopname weer naar huis gaat (= ontslag) krijgt u van de apotheek een lijst mee met de medicijnen die u moet gebruiken. Hierop staat precies wanneer u de medicijnen moet innemen.
- Verander nooit zelf de dosis en stop nooit zelf met innemen van medicijnen, maar overleg hierover altijd met uw cardioloog of huisarts.
- Neem de medicijnen altijd in en op vaste tijden, dan werken ze het beste.
Gevolgen van het hartinfarct
Afhankelijk van de plaats en de grootte van het hartinfarct is er een risico op problemen (= complicaties).De eerste dagen na het hartinfarct doen de artsen er alles aan om de schade aan het hart zoveel mogelijk te beperken. En om het risico op problemen zo klein mogelijk te maken. Daarom blijft u enkele dagen in het ziekenhuis opgenomen. Als er dan problemen zijn, kunnen we u snel helpen.
Als u genoeg bent hersteld, kunt u naar huis. U blijft onder controle bij de cardioloog zodat de cardioloog uw herstel en de gevolgen van het hartinfarct in de gaten kan houden.
De problemen die het meest voorkomen zijn hartritmestoornissen en hartfalen. Deze problemen zijn hieronder beschreven.
Hartritmestoornissen
Hartritmestoornissen kunnen ontstaan tijdens of kort na het hartinfarct. Maar ook later is er kans op het krijgen van hartritmestoornissen,. Want het deel van het hart waar het hartinfarct was, werkt niet goed meer. Een ander deel van het hart gaat harder pompen. Hierdoor rekt het hart uit en wordt het hart groter. En daardoor is er meer kans op hartritmestoornissen.
Hartfalen
Is de hartspier flink beschadigd is door een infarct? Dan kan het zijn dat het hart steeds minder goed kan pompen. Dit wordt hartfalen genoemd. Hierdoor ontstaan klachten als vermoeidheid en kortademigheid. Mensen moeten dan vaak hun hele leven medicijnen innemen en rustig aan doen.
Revalidatie
De cardioloog heeft u verteld of u hartrevalidatie krijgt. Revalidatie is hulp om het dagelijks leven weer op te pakken. Een behandelteam met onder andere een fysiotherapeut, psycholoog en een diëtiste, helpt u hierbij.
Het gaat om lichamelijk activiteiten, maar ook psychosociale ondersteuning. U krijgt na ongeveer 4-6 weken na ontslag uit het ziekenhuis vanzelf een schriftelijke oproep.
In het ziekenhuis werd u goed in de gaten gehouden, wat een veilig gevoel geeft. Thuis heeft u dit niet meer. Daardoor kunt u zich onzeker en angstig gaan voelen. Door hierover te praten met familie en vrienden, kan dit gevoel minder worden. Ook kan het zijn dat u emotioneler wordt, dit hoort bij het verwerkingsproces.
Er zijn patiëntenverenigingen die u hierbij kunnen helpen. Informatie vindt u op internet of vraag ernaar bij uw huisarts.
Autorijden
Het CBR heeft voorschriften gemaakt waarin staat wanneer u weer kunt autorijden nadat u een hartinfarct heeft gehad.
Afhankelijk van de grootte en de gevolgen van uw hartinfarct, beoordeelt de cardioloog wanneer u medisch geschikt bent om een voertuig te besturen. Dit kan wisselen van 1 tot 4 weken na het doormaken van het hartinfarct.
Gaat u weer voor de eerste keer autorijden? Doe dit dan niet alleen en neem een bekende/rustige route.
Inspanning
U mag doen wat u kunt, maar het is wel belangrijk dat u tijdens de inspanning tegelijkertijd kunt praten. Als u niet meer kunt praten, mag u nog kort doorgaan met de inspanning, maar daarna moet u uitrusten.
Tijdens uw herstel bouwt u de inspanning geleidelijk op. Het is normaal om als u zich lichamelijk moe voelt, een 'middagdutje’ te doen.
De eerste 4 tot 6 weken na een groter hartinfarct moet u 'hoge drukken’ vermijden. Dat betekent dat u niet zwaar mag tillen. Op de plaats waar de hartspier beschadigd is, ontstaat een litteken. Het littekenweefsel heeft 6 weken nodig om te herstellen.
- Stel zware (huishoudelijke) activiteiten de eerste 4 weken uit (bijv. stofzuigen, tuin spitten of zware boodschappen doen).
- Verdeel de activiteiten over de dag (of over meerdere dagen).
- Rust op tijd uit en ontspan (wissel rust en inspanning af).
- Start met korte afstanden wandelen (bijv. eerst een blokje om). Breid eerst het aantal keren dat u wandelt uit en daarna de loopafstand.
- Start met korte afstanden buiten fietsen (als er bij de fietstest geen bijzonderheden waren). Breid eerst het aantal keer dat u fietst uit en daarna de fietsafstand.
Na een hartinfarct is het advies om niet te werken tot de eerste controle op de polikliniek. Deze periode heeft u nodig om te herstellen. Niet alleen lichamelijk herstellen, maar ook herstellen van een stressvolle en vaak emotionele periode.
Tijdens deze periode kunt u in overleg met uw bedrijfsarts een plan maken om weer te gaan werken.
Vaak weten collega’s of uw baas niet hoe ze moeten reageren op uw hartinfarct. Ze sturen vaak kaarten en/of een fruitmand en laten verder niets van zich horen. Veel mensen vinden ziekte eng en willen dat het liefste vermijden. Dit geldt ook voor een hartinfarct. Het is daarom (afhankelijk van uw persoonlijke situatie) verstandig contact te houden met de werkvloer.
Op vakantie gaan
Heeft u een hartinfact gehad en wilt u op vakantie? Overleg dan eerst met uw cardioloog en bereidt u goed voor.
Seksualiteit
Seks (gemeenschap) hebben is net zo inspannend als 2 trappen op lopen, fietsen, tuinieren of een flinke wandeling. Kunt u deze activiteiten zonder problemen doen? Dan kunt u ook seks hebben.
U kunt nog onzeker zijn over uw lichamelijk functioneren. En dit kan gevolgen hebben voor uw seksuele relatie. Zowel uzelf als uw partner kunnen hier last van hebben. Praat me uw partner over wat u precies wilt of verwacht.
Ook zijn er bepaalde medicijnen die invloed kunnen hebben op de potentie of lustgevoelens. Praat erover.
Uw partner
De periode dat u in het ziekenhuis ligt is meestal erg druk voor uw partner. Hij/zij moet misschien van alles regelen, voor het huishouden/gezin zorgen en naar het bezoekuur in het ziekenhuis. Hij/zij heeft weinig tijd voor emoties.
De periode als u weer thuis bent kan ook druk en rommelig zijn. U kunt misschien nog niet alleen blijven. U moet zich aan de regels houden en u bent misschien prikkelbaar en opstandig richting uw partner.
Uw partner moet bezoek ontvangen en ervoor zorgen dat u op tijd rust neemt. ’s Avonds bent u sneller moe en slaat de onzekerheid toe.
Als u klachten krijgt, moet uw partner mee beoordelen of er een arts gebeld moet worden. Doordat u uit uw evenwicht bent, is de relatie ook uit evenwicht en moeten de rollen opnieuw verdeeld worden. Omdat u bezig bent met uw eigen problemen, is het moeilijk om te zien het met uw partner gaat, hoe hij/zij dit alles ervaart.
Als alles na een tijdje weer goed gaat, kan uw partner heel vermoeid zijn of last krijgen van lichamelijke klachten. Het is dan belangrijk dat uw partner goed voor zichzelf zorgt en zelf genoeg tijd en rust neemt.
Opnieuw klachten, wat nu?
Als u opnieuw klachten krijgt, kunt u de Nitrolingual spray gebruiken. Spray maximaal 3 keer onder de tong.U moet gaan zitten zodra u de spray heeft gebruikt, want u kunt duizelig worden doordat uw bloeddruk daalt. Is de pijn na 5 minuten nog niet weg, dan kunt u voor de tweede keer de Nitrolingual spray gebruiken.
Wanneer moet u contact opnemen met uw huisarts of de huisartsenpost?
- als de pijn erger wordt,
- als het voelt als strak aantrekken van een band om uw borst,
- als u gaat zweten,
- als u kortademig wordt of,
- als u last heeft van uitstraling van de pijn,
- als de Nitrolingual spray niet helpt en als de klachten na 5 à 10 minuten nog niet verdwenen zijn, moet u contact opnemen met uw huisarts of huisartsenpost.
Voor spoedgevallen: bel 112.
Tot slot
Wat neemt u mee?- uw (geldige) identiteitsbewijs (paspoort, ID-kaart, rijbewijs);
- uw medicatie-overzicht. Dat is een lijst met de medicijnen die u nu gebruikt. U haalt deze lijst bij uw apotheek.
Zorgt u ervoor dat u op tijd bent voor uw afspraak? Kunt u onverwacht niet komen? Geeft u dit dan zo snel mogelijk aan ons door. Dan maken we een nieuwe afspraak met u.
Vragen
Heeft u nog vragen? Stel ze dan gerust. De arts of een andere medewerker wil ze graag beantwoorden.Bereikbaarheid afdeling Cardiologie
Polikliniek CardiologieLeiden: routenummer 42
Leiderdorp: routenummer 105
Alphen aan den Rijn: routenummer 50
Telefonische bereikbaarheid (Leiden/Leiderdorp/Alphen aan den Rijn): 071 582 8043Bereikbaar van maandag t/m vrijdag van 08.30 - 12.00 uur en van 13.30 - 15.30 uur.
- Verpleegafdeling Cardiologie A3, locatie Leiderdorp (330): 071 582 8076
- Dagbehandeling Cardiologie A3, locatie Leiderdorp (340): 071 582 8076
- Afdeling Hartbewaking (CCU), locatie Leiderdorp (370): 071 582 8075
- Afdeling Eerste Hart Hulp (EHH), locatie Leiderdorp (370): 071 582 8075
-
Website Hartstichting
U vindt meer informatie over een hartinfarct op de website van de Hartstichting.
- Hoe herken je een hartinfarct?
- Folder: Een hartinfarct. En dan?