Afdelingen & Specialismen
In overleg met de orthopedisch chirurg heeft u besloten de stand van de grote teen te laten corrigeren. In deze folder vindt u informatie over de voorbereiding, de ingreep en het herstel na de operatie. Het gaat hierbij om algemene informatie. Het is goed u te realiseren dat de nabehandeling voor iedereen anders kan zijn.
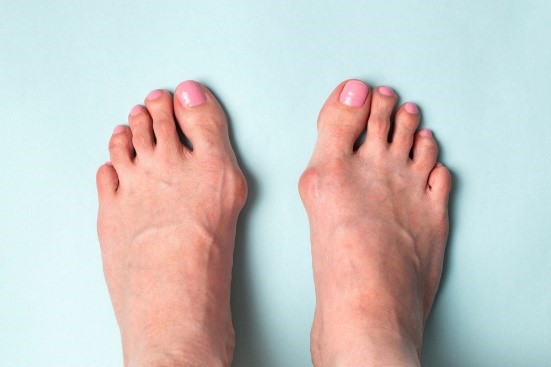
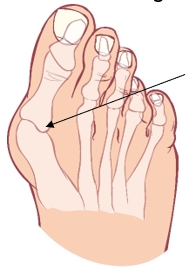
Wat is een hallux valgus?
allux is de Latijnse naam voor 'grote teen'. Hallux valgus beschrijft een standafwijking, waarbij de grote teen naar buiten gaat staan in de richting van de kleine teen. Hierbij ontstaat een, soms pijnlijke, botbobbel met een slijmbeurs (bunion) aan de binnenzijde van de grote teen. Op den duur komt de teen zelfs in een gedraaide stand te staan.
Klachten
Veel patiënten met een hallux valgus hebben geen of weinig klachten. Als er pijn optreedt, is dat meestal ter plaatse van de bunion, die door druk van de schoen geïrriteerd kan raken. Er ontstaat een pijnlijke, rode slijmbeursontsteking. Ook kan door de scheve stand van de grote teen pijn optreden of een drukplekje ontstaan bij de tweede teen, die in de knel komt te zitten.
Stellen van de diagnose
Op basis van lichamelijk onderzoek wordt de diagnose hallux valgus gesteld. Aanvullend zal een röntgenfoto gemaakt worden. Hierop is te zien of er ook sprake is van slijtage van het gewricht tussen het middenvoetsbeentje en de grote teen. Daarnaast kan op de röntgenfoto de ernst van de standafwijking worden gemeten. Deze wordt uitgedrukt in graden.
Behandeling
In de meeste gevallen is er al geprobeerd de pijn en klachten te verminderen door aangepaste schoenen aan te schaffen of zooltjes in de schoenen te leggen. Meestal nemen de pijnklachten hierdoor niet voldoende af. In dat geval is een operatie een mogelijkheid om van de pijnklachten af te komen.
De operatie
Er zijn zeer veel verschillende technieken om de stand te corrigeren. De techniek die gekozen wordt is onder andere afhankelijk van de ernst van de afwijking, eventueel bijkomende slijtage oftewel artrose van de grote teen, de leeftijd en het activiteitenniveau van de patiënt. Tijdens de operatie wordt een combinatie toegepast van:
Het herstellen van de weke delen Hierbij herstelt de bendelend arts de structuren rond het gewricht aan de basis van de grote teen, die gekrompen of uitgerekt waren door de hallux valgus.
Het herstellen van de botten, oftewel een osteotomie Afhankelijk van de ernst van de afwijking wordt aan het begin, midden of einde van het bot, het middenvoetsbeentje doorgezaagd (osteotomie) en in gecorrigeerde stand weer aan elkaar gezet. Hiervoor zijn allerlei technieken mogelijk. Uw behandelend arts bespreekt met u de verschillende mogelijkheden en welke techniek in uw geval zijn/haar voorkeur heeft.
Artrodese
Als er ook sprake is van ernstige slijtage (artrose) van het gewricht tussen het middenvoetsbeentje en de grote teen of als de standafwijking te groot is, wordt dit gewrichtje vastgezet (artrodese).
Dagopname of langere opname
Meestal vindt de hallux-valgus operatie plaats in een dagopname, wat betekent dat u ’s morgens opgenomen wordt en dezelfde dag ’s avonds weer naar huis mag. Een dagopname vindt meestal plaats op de afdeling dagverpleging (3A) van Alrijne Ziekenhuis in Leiden. Uiteraard bespreken wij tevoren met u waar u wordt opgenomen. In een enkel geval is een langere opname nodig. Is dit bij u het geval, dan wordt tevoren met u de reden waarom dit nodig is, besproken.
Voorbereiding voor de operatie
Pre-operatief spreekuur
Enige tijd voor de ingreep heeft u een afspraak op het preoperatieve spreekuur van de anesthesioloog. Daar hoort u welke vorm van verdoving voor u mogelijk is. De operatie vindt meestal plaats met een ruggenprik, eventueel gecombineerd met een blokkade van een pijnzenuw door een prik in de knieholte. Ook hoort u op het preoperatief spreekuur of u nuchter moet zijn voor de operatie, dat wil zeggen vanaf een bepaalde tijd niets meer eten en drinken.
Krukken in huis halen
Het is raadzaam om voor de operatie al krukken te huren zodat u deze mee kan nemen op de dag van de operatie. Dit kan bij een thuiszorgwinkel bij u in de buurt. U kunt krukken kopen of huren. Oefen alvast voor de operatie met het lopen van krukken.
De dag voor de operatie
De dag voor de operatie belt u met de afdeling waar u opgenomen wordt. U hoort dan hoe laat u verwacht wordt, hoe laat u wordt geopereerd en vanaf welke tijd u niet meer mag eten en drinken.
Regel vervoer naar huis voor na de operatie. U bent de eerste weken niet mobiel en mag niet zelf aan het verkeer deelnemen.
Zorg ervoor dat er, bij een dagopname, de eerste nacht iemand bij u in huis kan zijn.
De dag van de operatie
Neem op de ochtend van de operatie thuis een douche en houd u aan de voorschriften voor het nuchter zijn.
Neem de krukken mee naar het ziekenhuis, als u deze gaat gebruiken.
Melden
U meldt zich op de afgesproken dag en tijd bij de balie van de afdeling waar u wordt opgenomen. U geeft de secretaresse uw legitimatiebewijs en zorgpas, zodat zij uw opname kan registreren. Daarna informeert een verpleegkundige u over de verdere gang van zaken op de afdeling.
Naar de operatieafdeling
Als u aan de beurt bent, wordt u in bed naar de operatieafdeling gebracht. De verpleegkundigen op de operatieafdeling nemen de zorg voor u over en bereiden u voor op de operatie. De operatie duurt ongeveer een uur.
Na de operatie
Na de operatie blijft u enige tijd op de uitslaapkamer, totdat u zich zo goed voelt dat u weer naar de afdeling kan. U wordt opgehaald en in bed weer teruggebracht naar uw kamer op de verpleegafdeling. Op de afdeling wordt regelmatig de wond gecontroleerd op nabloeden en worden bij u de bloeddruk en de polsslag gemeten. U mag voorzichtig beginnen met drinken en eten.
Mobiliseren
U moet na de operatie de eerste 1 tot 2 weken de voorvoet zoveel mogelijk ontlasten. Dit betekent dat u mag steunen op uw hiel (belast lopen) of u kunt ervoor kiezen om niet op uw geopereerde been te staan (onbelast lopen). Heeft u behalve een ruggenprik ook een verdoving van het onderbeen door middel van een prik in de knieholte gekregen? Dan heeft u gemiddeld de eerste 24 uur geen pijn, maar ook geen gevoel in de voet en kunt u uw voet niet bewegen. Hierdoor zult u onbelast moeten lopen, tot de verdoving is uitgewerkt en u de voet weer kunt bewegen. Dit kan met krukken of met een looprek. Voor traplopen heeft u echter wel krukken nodig. Eventueel kunt op u op uw billen de trap op of een bed beneden neerzetten. Op onze website vindt u instructiefilmpje over het (trap)lopen met krukken: www.alrijne.nl/orthopedie.
Weer naar huis
Als alles goed gaat, mag u dezelfde dag weer naar huis. Wij raden u aan de eerste nacht niet alleen thuis te zijn. Zorg ervoor dat er die eerste nacht iemand bij u in huis is. Het is mogelijk dat u langer dan 1 dag moet blijven. Dan kan al tevoren met u overlegd zijn, maar ook tijdens de dagopname kan blijken dat het beter is dat u langer blijft. Uiteraard wordt dit met u besproken. Als u moet blijven, wordt u overgeplaatst naar de verpleegafdeling. Omdat u in principe twee weken na de operatie niet mobiel bent, moet u in alle gevallen ervoor zorgen dat iemand u naar huis kan brengen.
Pijnstilling
Na de ingreep kunt u nog pijn hebben in het geopereerde gebied. U krijgt hiervoor pijnstillers voorgeschreven. Eventueel kunt u deze, voordat u naar huis gaat, ophalen bij de apotheek in het ziekenhuis.
Adviezen en oefeningen van de fysiotherapeut voor thuis
De eerste dagen na de operatie wordt geadviseerd het been veel hoog te leggen om zwelling tegen te gaan en pijn te verminderen. Door met de enkel te bewegen, wordt de bloedsomloop gestimuleerd.
De nabehandeling
De nabehandeling is afhankelijk van de gebruikte techniek en fixatiemethode. U kunt de eerste twee weken nabehandeld worden met een gipsverband of met een steunend drukverband. Eén tot twee weken na de operatie mag u niet op uw voet staan (afhankelijk van de operatietechniek die gebruikt is.) U hoort dit van uw arts of verpleegkundige.
Eerste controle gipskamer
Na één week komt u terug voor de eerste controle. De wond wordt door de arts/arts-assistent of de physician assistant gecontroleerd op de gipskamer. De hechtingen zijn oplosbaar en hoeven niet verwijderd te worden.
Gips
Op de gipskamer wordt gips aangelegd. Welk soort gips is afhankelijk van de soort operatie. Het kan variëren van een klein, afneembaar spalkje, tot aan een gipsschoen. Voor elk soort gips geldt dat het niet nat mag worden. Onder het gips krijgt u een speciale, afneembare schoen. De schoen moet u altijd dragen als u gaat staan en lopen. De gipsverbandmeester zal u vertellen hoe u moet omgaan met het gips.
Vervolgcontroles gipskamer
Zes weken na de operatie komt u weer terug op de gipskamer. Omdat tijdens deze controle het gips verwijderd wordt, moet u naar deze afspraak een stevige, niet strak zittende schoen meenemen. Vaak wordt er tijdens deze controle een röntgenfoto gemaakt, zodat de arts kan zien of de geopereerde botdelen weer goed aan elkaar gegroeid zijn. Afhankelijk van de soort operatie wordt er een afneembare spalk voor de nacht gegeven. Deze spalk zorgt ervoor dat de stand van de gecorrigeerde teen goed blijft. Overdag heeft u nu geen gips meer. Op het moment dat de voet uit het gips of verband komt is de grote teen vaak stijf geworden. U kunt deze zelf of eventueel samen met de fysiotherapeut, weer oefenen. Vaak hebben patiënten het eerste half jaar na de operatie nog last van een stijf gevoel of een zwelling in de teen.
Complicaties
Geen enkele ingreep is vrij van complicaties. De meest voorkomende complicaties zijn:
Wondinfectie
Bij een wondinfectie zult u enkele keren extra gecontroleerd worden en mogelijk gedurende een aantal dagen behandeld worden met antibiotica in tabletvorm.
Pseudartrose
Soms groeit het bot bij de osteotomie niet binnen de tijd van 6 weken op de verwachte wijze aan elkaar. Er ontstaat geen stevige verbinding, een pseudartrose. Uw behandelend chirurg kan dan besluiten u langer met gips te behandelen. Een enkele keer moet in een dergelijk geval nog een tweede keer geopereerd worden.
Trombosebeen
Om te voorkomen dat u een trombosebeen ontwikkelt (een bloedpropje in een bloedvat in het been) adviseren wij u na de operatie zo snel mogelijk uw kuitspier te gaan oefenen. Dit doet u door uw voet telkens op en neer te bewegen (tenen richting de neus trekken en naar de grond te bewegen) Met onderbeengips kunt u deze bewegingen niet maken. Heeft u onderbeengips, dan krijgt u, om trombose te voorkomen, dagelijks een prikje Fraxiparine, dat een bloedverdunnende werking heeft.
Terugkeer van de scheefstand (recidief)
Soms groeit de teen, jaren na de eerste operatie, terug in de oude afwijkende stand. De operatie kan dan nog een keer herhaald worden.
Contact opnemen
Neemt u contact op met de gipskamer bij een of meer van de volgende verschijnselen:
Als het gips knelt, kapot gaat of pijn doet.
Als uw gips nat is geworden.
Als u hoge koorts krijgt (38,5 C of hoger)
Als de wond hevig gaat bloeden
Als er zwelling ontstaat rondom de wond
Als er roodheid ontstaat rondom de wond
Als u vrij plotseling een pijnlijk gezwollen been krijgt, met een rode tot blauwachtige verkleuring. Dit kan wijzen op een trombosebeen.
Tot slot
Denkt u eraan bij ieder bezoek aan het ziekenhuis een geldig legitimatiebewijs (paspoort, identiteitsbewijs, rijbewijs) en uw zorgverzekeringpas mee te nemen. Zijn uw gegevens (verzekering, huisarts, etc.) gewijzigd, meldt u dit dan bij de patiëntenregistratie in de hal van het ziekenhuis. Wij stellen het op prijs als u zich tijdig meldt voor de afspraak.
Vragen
Heeft u na het lezen van deze folder nog vragen, dan kunt u deze stellen aan de medewerker van de polikliniek Orthopedie, de verpleegkundige op de afdeling, de gipsverbandmeester of aan de behandelend arts.
Telefoonnummers
Van maandag tot en met vrijdag van 08.30 tot 16.30 kunt u contact opnemen met
de gipskamer Leiderdorp: 071 582 8496
de polikliniek Orthopedie Alrijne Ziekenhuis Leiden: 071 517 8122
de polikliniek Orthopedie Alrijne Ziekenhuis Leiderdorp: 071 582 8059
de polikliniek Orthopedie Alrijne Ziekenhuis Alphen a/d Rijn: 0172 467 059
afdeling Fysiotherapie (voor vragen over hulpmiddelen en bewegen): 071 582 8334
Buiten deze uren en op feestdagen kunt u contact opnemen met
Spoedeisende hulp (SEH) Alrijne Ziekenhuis Leiderdorp: 071 582 8905.