Afdelingen & Specialismen
Deze folder geeft u informatie over borstvorming bij de man (gynaecomastie) en de behandelingsmogelijkheden. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven.
Borstvorming
Bij de geboorte hebben zowel meisjes als jongens kleine klierschijfjes achter de tepel. Normaal gesproken verdwijnen deze klierschijven bij jongens in de kindertijd. Bij meisjes zal in de puberteit onder invloed van hormonen borstvorming ontstaan. Ook bij jongens komt het regelmatig voor dat in de puberteit de borstklieren opzwellen. Meestal is dat aan beide zijden, maar het kan ook aan één zijde gebeuren. Deze in de puberteit ontstane vergroting is meestal van korte duur, maar kan ook een paar jaar blijven bestaan. Bij baby's en in de puberteit kan deze borstvorming bij de man 'normaal’ voorkomen.
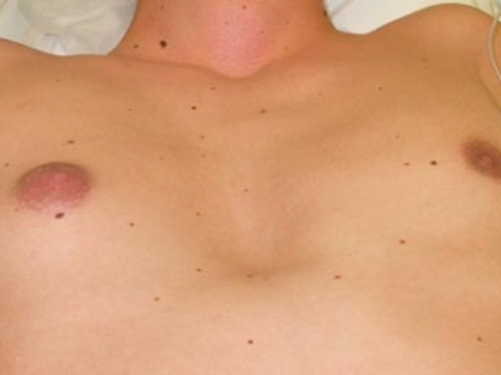
Vanaf middelbare leeftijd kan de borstklier bij de man weer gaan opzwellen. Ook dat kan als ‘normaal’ worden beschouwd. Maar op oudere leeftijd kunnen ook andere factoren een rol spelen bij het ontstaan van de gynaecomastie.
Deze factoren kunnen zijn:
- een bijwerking van bepaalde medicijnen;
- een reactie op stofwisselingsveranderingen bij een lever- of nierziekte;
- een verandering in de productie van hormonen (te geringe productie door de zaadbal of bij stress);
- het slikken van hormonen;
- hormoonproducerende gezwellen aan de zaadballen of de luchtwegen;
- borstkanker.
Klachten
Gynaecomastie kan naast cosmetisch klachten ook pijnklachten geven, veelal bij aanraken of stoten. De zwelling kan wisselend aanwezig zijn.Diagnose en onderzoek
Bij gynaecomastie bij baby's en in de puberteit zal de arts meestal volstaan met een lichamelijk onderzoek. Soms wordt aanvullend onderzoek gedaan. Dat kan een bloedafname zijn om bepaalde stoffen in het bloed te onderzoeken. Er kan een echografie worden gedaan van de borstklier, van de zaadballen of van de lever. Soms wordt er een röntgenfoto gemaakt van de borstklier of de longen. Bij het vermoeden van een kwaadaardige aandoening kan celonderzoek worden gedaan. Er wordt dan met een naaldje in het weefsel geprikt om cellen af te nemen (punctie).De behandelmogelijkheden
Bij gynaecomastie wordt meestal een aantal maanden gewacht met behandelen omdat het vanzelf weer kan verdwijnen. Als de gynaecomastie het gevolg is van medicijngebruik wordt bekeken of u kunt stoppen met het medicijn of een ander medicijn kunt gebruiken. Wanneer de oorzaak niet duidelijk is, kan - afhankelijk van de omstandigheden en de klachten - worden besloten tot een operatie.Voorbereiding op de operatie
Enige tijd voor de operatie heeft u een afspraak op het preoperatief spreekuur (POS). Daar krijgt u informatie over de narcose en het nuchter zijn. Als u vragen heeft over de narcose dan kunt u deze op dit spreekuur stellen.De operatie
Tijdens de operatie verwijdert de arts het klierweefsel onder de tepel. Dit weefsel wordt vervolgens in het laboratorium onderzocht.De operatie voor een gynaecomastie vindt meestal plaats in dagbehandeling onder algehele anesthesie (narcose), soms onder plaatselijke verdoving. De operatie duurt ongeveer drie kwartier tot een uur.
Voor een beeldverslag van deze ingreep kunt u terecht op www.heelmeester.nl
Na de operatie
Als de verdoving uitgewerkt is, kunt u wat pijnklachten hebben, waarvoor u pijnstillers als paracetamol kunt gebruiken. Deze zijn te koop bij apotheek en drogist en het is raadzaam om voor de ingreep alvast deze pijnstillers in huis te hebben.Mogelijke complicaties van de operatieve behandeling
Geen enkele operatie is zonder risico’s. Zo is ook bij deze operatie de normale kans op complicaties aanwezig, zoals nabloeding of wondinfectie.Daarnaast zijn er nog enkele specifieke complicaties mogelijk:
- de tepel kan na de operatie intrekken, omdat er onder de tepel weefsel is verwijderd;
- de doorbloeding van de tepel kan in het gedrang komen;
- er kan littekenvorming van de tepel optreden.
Uitslag
Het weggenomen weefsel wordt onderzocht; de uitslag van dit onderzoek is meestal bij de eerste poliklinische controle na de operatie bekend.Tot slot
Denkt u eraan om bij elk bezoek aan het ziekenhuis een geldig legitimatiebewijs (paspoort, identiteitsbewijs, rijbewijs) en uw zorgverzekeringspas mee te nemen? Als uw gegevens (verzekering, huisarts, etc.) zijn gewijzigd, meldt u dit dan bij de patiëntenregistratie in de hal op de begane grond van het ziekenhuis.Wij stellen het op prijs als u zich tijdig meldt voor de afspraak. Mocht u onverwacht verhinderd zijn, geeft u ons dit dan zo snel mogelijk door. We kunnen met u dan een nieuwe afspraak maken en de vrijgekomen tijd voor een andere patiënt reserveren.
Vragen
Heeft u nog vragen? Stelt u deze dan aan de polikliniekassistent of de arts van de polikliniek Chirurgie.De polikliniek Chirurgie is van maandag tot en met vrijdag tussen 08.30 en 16.30 uur te bereiken via telefoonnummer 071 582 8045.
De Spoedeisende Hulp (SEH) van Alrijne Ziekenhuis Leiderdorp is bij een spoedeisende zorgvraag buiten kantoortijden te bereiken via telefoonnummer 071 582 8905.
Tijdens kantooruren kunt u bellen naar de polikliniek Chirurgie.