Afdelingen & Specialismen
AfspraakAlrijne Ziekenhuis heeft meerdere locaties. Kijk voor uw afspraak goed naar:
|
U krijgt een kijkonderzoek van uw dikke darm. We noemen dit een coloscopie. In deze folder vindt u algemene informatie en advies. Om het onderzoek zo goed mogelijk te laten verlopen, raden wij u aan deze informatie goed te lezen. Een MDL-arts doet het kijkonderzoek. MDL is de afkorting van Maag, Darm, Lever. Het kan zijn dat het onderzoek iets anders gaat dan in deze folder staat gezien uw persoonlijke situatie. Dit zal de MDL-arts of verpleegkundige altijd met u bespreken.
Hoe gaat een coloscopie?
Een coloscopie is een kijkonderzoek van de binnenkant van de dikke darm. Een MDL-arts doet het onderzoek met een kijkinstrument: de endoscoop. Een endoscoop is een dunne, flexibele slang met aan het uiteinde een lampje en een camera.De slang gaat door uw anus (poepgat) in uw dikke darm.
We zien dan de binnenkant van uw darmen op een scherm.
Waarom is een kijkonderzoek nodig?
De MDL-arts kan afwijkingen zien. Bijvoorbeeld:
- ontstekingen
- bloedingen
- vernauwingen
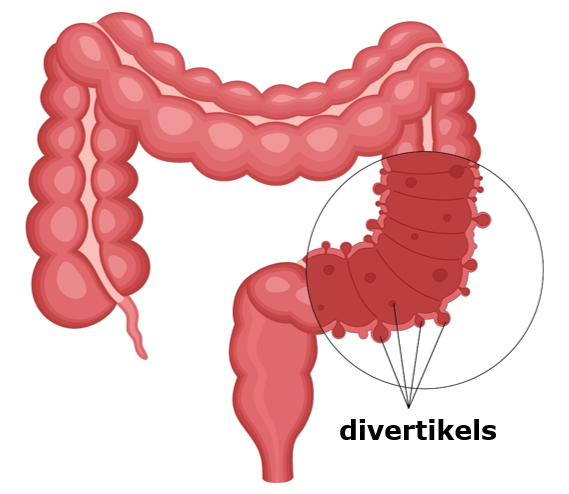
- divertikels (uitstulpingen) aan de dikke darm (zie tekening 1)
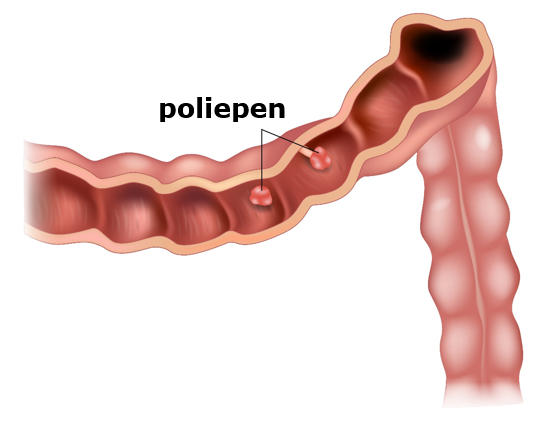
- poliepen (bultjes) in de dikke darm (zie tekening 2)
- tumoren
Tijdens het kijkonderzoek kan de MDL-arts een kleine ingreep doen. Bijvoorbeeld:
- een stukje weefsel uit de darm halen voor verder onderzoek (biopt)
- een poliep weghalen
- een vernauwing oprekken (= wijder maken)
- een bloeding stoppen
Een poliep is een goedaardig bultje in uw dikke darm. Maar een poliep kan kwaadaardig worden.
Daarom haalt de MDL-arts een poliep meestal meteen weg.
Wat u moet doen in de week voordat u het onderzoek krijgt
Let op!Voor het kijkonderzoek moeten uw darmen van binnen schoon zijn, zodat de MDL-arts kan dan de binnenkant van uw darmen goed bekijken.
U moet van tevoren al dingen doen. Deze staan hieronder. Begin 7 dagen voor het onderzoek.
- 7 dagen voor het kijkonderzoek: gebruikt u ijzertabletten?
- Een paar dagen voor het kijkonderzoek: haal het laxeermiddel op bij de apotheek
U moet 1 dag voor het onderzoek met dit laxeermiddel starten. Zie later het kopje 'Gebruiksaanwijzing Moviprep' in deze folder.
Door het laxeermiddel gaat de ontlasting (poep) uit uw darmen. U moet dus vaak naar de wc. Zo worden uw darmen schoon.
- 3 dagen voor het kijkonderzoek: gebruikt u bloedverdunners?
Uw MDL-arts heeft ook verteld wanneer u moet stoppen, ook staat dit vermeld in u afsprakenbrief of afspraakbevestiging in de email.
Als u bloedverdunners gebruikt van de trombosedienst, prikken we bloed vóór het kijkonderzoek. U krijgt hiervoor een labformulier.
De tijd en waar u moet zijn staan in uw afsprakenbrief of afspraakbevestiging in de email.
- 1 dag voor het kijkonderzoek: prikt u thuis een INR?
De MDL-arts bepaalt of de INR goed genoeg is om het kijkonderzoek te doen.
- 1 dag voor het kijkonderzoek: gebruikt u medicijnen bij diabetes?
Dan moet u de tabletten niet innemen op:
- de dag vóór het kijkonderzoek: ‘s middags en 's avonds niet innemen.
- de dag van het kijkonderzoek: 's ochtends niet innemen.
Overleg dan met uw verpleegkundige, huisarts of internist wat u moet doen.
Let op:
- Neem uw tabletten of insuline mee naar het ziekenhuis. Na het kijkonderzoek kunt u ze nemen.
- Neem ook uw bloedsuiker-meter mee.
De dag van het kijkonderzoek
- Gebruikt u nog andere medicijnen?
Die kunt u gewoon gebruiken op de dag van het kijkonderzoek.
Als u een pijnstiller nodig heeft, neem dan paracetamol. - Zwanger
Bent u zwanger? Vertel het ons. - Apparaat tegen slaap-apneu
Gebruikt u apparatuur voor slaap-apneu en krijgt u een verdoving tijdens het kijkonderzoek?
Neem dan uw OSAS-apparatuur mee naar het kijkonderzoek. - Heeft u piercings?
Voor het onderzoek moeten alle piercings uit. Dit is nodig, anders kan er stroom doorheen gaan tijdens het onderzoek.
Alleen oorpiercings mogen blijven zitten.
Naar het ziekenhuis
- Op de dag van het kijkonderzoek meldt u zich bij de voorbereidingskamer. In de afsprakenbrief staat waar u zich moet melden.
- Locatie Leiden: afdeling 1A. Volg routenummer 66.
- Locatie Leiderdorp: afdeling C4. Volg routenummer 470.
Het is belangrijk dat u op tijd aanwezig bent! - Uw begeleider kan in de wachtkamer of in het restaurant van het ziekenhuis wachten tot u klaar bent.
De verpleegkundige vertelt uw begeleider hoe laat hij/zij u kan ophalen. Of u belt uw begeleider als u klaar bent. - De verpleegkundige neemt u mee naar de voorbereidingskamer.
Zij stelt u een paar vragen en brengt een infuusnaaldje in. Iedereen krijgt een infuusnaaldje. Als het nodig is kunnen we u tijdens het kijkonderzoek medicijnen geven. Dat doen we dan via het infuusnaaldje. Het infuusnaaldje is ook voor een roesje en pijnstillers. - U krijgt een roesje als dit van tevoren met u is afgesproken. Door een roesje merkt u minder van het onderzoek.
- U krijgt een speciale broek om te dragen tijdens het kijkonderzoek.
- Daarna wordt u naar de de behandelkamer gebracht.
- Draagt u een bril? Neem dan een brillenkoker mee naar de behandelkamer.
- Heeft u een gehoorapparaat? Neem dan een opbergdoosje mee naar de behandelkamer.
Het kijkonderzoek
Het kijkonderzoek wordt uitgevoerd door een MDL-arts. Tijdens het onderzoek zijn er ook 2 verpleegkundigen aanwezig.Veel mensen vinden een kijkonderzoek spannend. Dat begrijpen we. We doen ons best om het zo prettig mogelijk voor u te laten verlopen.
Tijdens het onderzoek:
- Krijgt u een knijper op uw vinger. Hiermee controleren we uw hartslag en ademhaling.
- Krijgt u een bloeddrukband om uw arm. Zo meten we regelmatig uw bloeddruk.
- Als het nodig is, krijgt u tijdens het kijkonderzoek een beetje extra zuurstof.
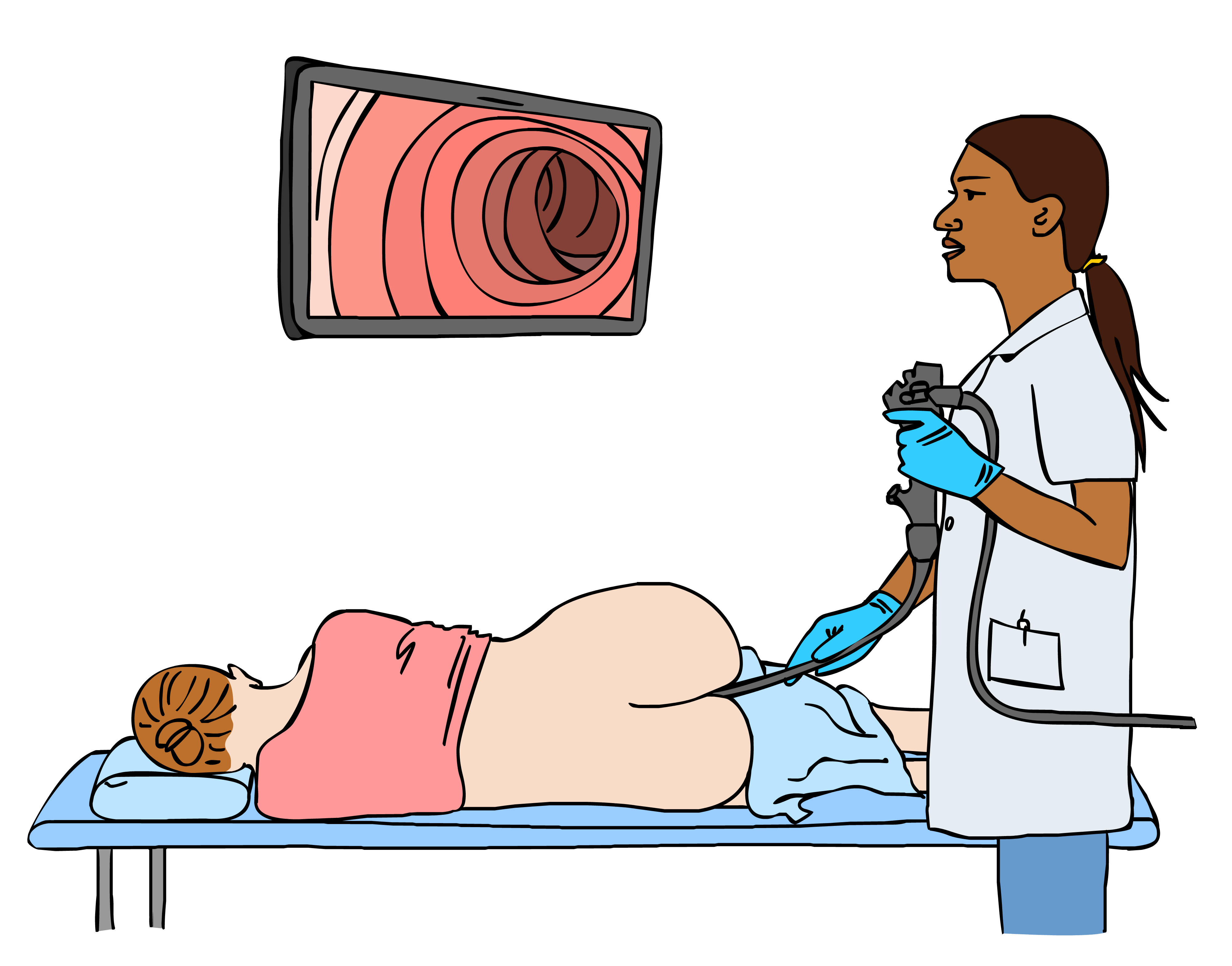
Bij het kijkonderzoek ligt u op uw linkerzij. Soms is een andere houding nodig om beter zicht te krijgen.
De MDL-arts brengt een flexibele slang via uw anus in de dikke darm.
Via de slang wordt er lucht in uw darmen geblazen. Daardoor blijven de darmen goed open tijdens het onderzoek en kan de MDL-arts de binnenkant van de darm goed bekijken. Soms drukt de verpleegkundige op de buitenkant van uw buik om te helpen.
Als de MDL-arts de slang opschuift in uw darm, kunt u een beetje buikpijn krijgen. Ook als u een roesje heeft. Dit komt door druk van de slang of door de ingeblazen lucht.
Vaak neemt de MDL-arts een stukje weefsel weg (biopt) en stuurt dit naar het laboratorium (pathologie). Daar wordt het verder onderzocht.
Hoe lang duurt een kijkonderzoek?
Het kijkonderzoek duurt ongeveer een half uur.Soms duurt het langer, bijvoorbeeld als de MDL-arts een poliep weghaalt.
Na het kijkonderzoek
U wordt wakker op de scopiekamer. Het is normaal dat u zich nog wat suf of slaperig kunt voelen indien u een roesje heeft gehad.De arts vertelt u wat er tijdens het onderzoek is gedaan. Dit staat nogmaals beschreven in de brief die u meekrijgt. Hierin staat ook wat u moet doen als u klachten krijgt en wanneer uw volgende afspraak is.
Daarna gaat u terug naar de voorbereidingskamer. Hier moet u ongeveer 1 uur uitslapen als u een roesje heeft gehad.
Dit is dezelfde kamer als waarin patiënten worden voorbereid op het onderzoek. Daarom mag uw begeleider hier niet bij u zijn tijdens het uitslapen.
Adviezen na een roesje
- Als u goed wakker bent, krijgt u wat te eten en te drinken.
- U kunt na het uitslapen niet in deze kamer blijven.
- Het is wenselijk dat u bij het vertrek uit het ziekenhuis wordt begeleid door een naaste of begeleider. U mag niet zelf deelnemen aan het verkeer (zelf een auto of een fiets besturen). Gaat u met de taxi? Dan is het fijn als er een naaste of begeleider bij u in de taxi zit.
- Als u het medicijn Dormicum of Fentanyl kreeg, mag u de eerste 24 uur geen machines bedienen.
U mag ook niet zelf autorijden of fietsen. Dit komt omdat u minder snel kunt reageren. - Als u het medicijn Diazepam (Valium) kreeg, mag u 3 dagen geen machines bedienen.
U mag ook 3 dagen niet zelf autorijden of fietsen. Dit komt omdat u minder snel kunt reageren. - Neem de eerste 3 dagen na het kijkonderzoek geen belangrijke beslissingen, bijvoorbeeld over geldzaken.
Adviezen voor iedereen
- Na het kijkonderzoek kunt u weer gewoon eten en drinken.
- Als u geen roesje hebt gekregen, mag u naar huis als u zich goed voelt.
- Na het onderzoek kunt u wat buikpijn of krampen hebben. Dit komt meestal door de lucht die is ingeblazen. De pijn wordt minder als u windjes laat, want zo verdwijnt de lucht.
- Uw MDL-arts vertelt wanneer u weer mag beginnen met de medicijnen die u tijdelijk moest stoppen.
- Gebruikt u bloedverdunners via de trombosedienst? Dan hoort u van hen wanneer u de medicijnen weer mag beginnen.
- Heeft de arts stukjes weefsel (biopten) uit uw darm weggenomen of poliepen verwijderd? Dan kunt u een paar dagen licht bloed verlies via uw anus hebben. Dit is meestal niet ernstig en kan tot 14 dagen aanhouden. Wordt het bloeden erger of maakt u zich zorgen? Bel dan meteen met het Alrijne Ziekenhuis.
Problemen die kunnen ontstaan bij een kijkonderzoek
Een kijkonderzoek is een veilig onderzoek. Heel soms kunnen de volgende problemen ontstaan:- Bij een roesje is er een kans op problemen met de ademhaling en met het hart.
Daarom controleren we dit de hele tijd en kunnen we snel reageren bij een probleem. - Door het kijkonderzoek kan een scheurtje of gaatje in de darm ontstaan.
- Bij het weghalen van een poliep is er een kleine kans op een bloeding.
Wanneer bellen met het ziekenhuis?
Bel met het Alrijne Ziekenhuis als u na het kijkonderzoek last heeft van:- Pijn die er lang blijft of erger wordt.
- Koorts met of zonder koude rillingen.
- Veel bloedverlies uit uw anus.
- Zwarte ontlasting (poep).
De uitslag van het kijkonderzoek
Als er een stukje weefsel (biopt) is verwijderd of een poliep is weggehaald, is dit voor onderzoek naar het laboratorium (pathologie) gestuurd. De uitslag komt na ongeveer 1 à 2 weken. Uw eigen MDL-arts krijgt deze uitslag.U hoort de uitslag bij uw volgende afspraak.
Vragen
Deze folder is ondersteuning van de informatie die u tijdens uw afspraak in het ziekenhuis heeft gekregen. Heeft u na het lezen van deze folder nog vragen? Bel dan uw huisarts, specialist of endoscopieverpleegkundige.Hoe zijn wij te bereiken?
- Doordeweeks tussen 08.30 en 12.00 uur - 13.30 en 15.30 uur belt u naar de polikliniek MDL: 071 582 8012
- Heeft u opeens erge klachten en kunt u niet wachten? Bel dan tijdens onze lunchpauze (tussen 12.00 en 13.30 uur) naar de polikliniek MDL: 071 582 9812
- Buiten kantooruren (tussen 15.30 en 08.00 of het weekend) belt u naar de Spoedeisende hulp: 071 582 8905
Tot slot
Wat neemt u mee?- uw (geldige) identiteitsbewijs (paspoort, ID-kaart, rijbewijs);
- uw medicatie-overzicht. Dat is een lijst met de medicijnen die u nu gebruikt. U haalt deze lijst bij uw apotheek.
Zorgt u ervoor dat u op tijd bent voor uw afspraak? Kunt u onverwacht niet komen? Geeft u dit dan zo snel mogelijk aan ons door. Dan maken we een nieuwe afspraak met u.